Choque hipovolémico

| Choque hipovolémico | ||
|---|---|---|
 Pieza de equipo para la reanimación del choque hipovolémico. | ||
El choque hipovolémico es un síndrome complejo que se desarrolla cuando el volumen sanguíneo circulante baja a tal punto que el corazón se vuelve incapaz de bombear suficiente sangre al cuerpo.[1] Es un estado clínico en el cual la cantidad de sangre que llega a las células es insuficiente para que estas puedan realizar sus funciones. Este tipo de choque puede hacer que muchos órganos dejen de funcionar, por lo tanto, el choque hipovolémico es una emergencia médica.
El término hipovolemia significa disminución del volumen sanguíneo. La hemorragia es la causa más común por la que un individuo puede caer en hipovolemia y luego en choque, ya que disminuye la presión arterial media de llenado del corazón por una disminución del retorno venoso. Debido a esto, el gasto cardíaco, es decir, la cantidad de sangre que sale del corazón por cada minuto, cae por debajo de los niveles normales. Es de notarse que la hemorragia puede producir todos los grados del choque desde la disminución mínima del gasto cardíaco hasta la supresión casi completa del mismo.
Se sabe que a una persona se le puede extraer hasta un 10 % del volumen sanguíneo sin efectos importantes sobre la presión sanguínea ni el gasto cardíaco. Sin embargo, la pérdida mayor de un 20 % del volumen normal de sangre causa un choque hipovolémico.[1] Cuanto mayor y más rápida sea la pérdida de sangre, más severos serán los síntomas.
Síntomas
[editar]- Ansiedad, inquietud, o estado mental alterado debido a baja perfusión cerebral y consiguiente hipoxia
- Baja presión arterial debida a escaso volumen sanguíneo circulante
- Pulso débil y rápido
- Piel fría por vasoconstricción y palidez cutánea
- Respiraciones rápidas por estimulación del sistema nervioso simpático y acidosis
- Hipotermia
- Sed y boca seca por falta de líquidos
- Fatiga por falta de oxigenación
- Piel fría, especialmente extremidades, por insuficiente perfusión
- Mirada distraída
- Llenado capilar lento, al presionar la uña tarda más de dos segundos en recuperar el relleno capilar
Causas
[editar]El choque hipovolémico es consecuencia de pérdidas de líquidos internos o externos por la disminución de la masa de hematíes y de plasma sanguíneo por hemorragia o por la pérdida de volumen plasmático como consecuencia del secuestro de líquido en el espacio extravascular o de pérdidas digestivas, urinarias o pérdidas insensibles.[2]
Las pérdidas internas pueden deberse a una desviación al tercer espacio, escape de líquidos de los capilares del intestino hacia la luz intestinal, hemorragia interna y deterioro del retorno venoso por obstrucción de la vena cava. Dos causas comunes de la rápida pérdida de sangre interna son las lesiones de órganos sólidos y rotura de un aneurisma aórtico abdominal. Un choque hipovolémico significativo puede ser el resultado de pérdida de fluidos, diferentes a la sangre. Dos ejemplos son la gastroenteritis y las quemaduras extensas.
Las pérdidas externas de líquidos se refieren al escape de líquidos, plasma o líquidos del cuerpo, por hemorragia debido a heridas externas. La cantidad de sangre circulante en el cuerpo puede disminuir cuando se pierde demasiada cantidad de otros líquidos corporales, como en las quemaduras, diarrea y vómitos.[3] La pérdida aguda de sangre externa secundaria a trauma penetrante y trastornos de sangrado gastrointestinal graves son las dos causas más comunes de choque hemorrágico. El choque hemorrágico también puede resultar de gran pérdida interna súbita de sangre en las cavidades torácica y abdominal.
Choque por pérdida de plasma
[editar]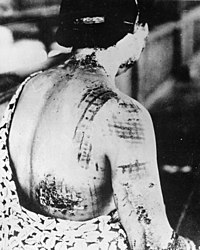
La pérdida de plasma del sistema circulatorio puede ser tan intensa como para reducir el volumen total de la sangre causando de este modo, un choque hipovolémico típico. Se puede producir una pérdida intensa de plasma sanguíneo por estas tres condiciones:
- Obstrucción intestinal. La distensión del intestino origina la salida de líquido desde los capilares intestinales hacia las paredes y la luz. Esto origina un aumento de la presión capilar y el líquido contiene una gran cantidad de proteínas plasmáticas, por lo que se disminuye el volumen plasmático.
- Heridas o quemaduras. Las personas que han sufrido quemaduras u otros procesos que dejan desnuda la piel, pierde tanto plasma a través de las zonas expuestas que el volumen plasmático cae considerablemente. En esta condición la viscosidad de la sangre se incrementa haciendo más lenta la circulación.
- Deshidratación. La pérdida de líquido en todos los compartimentos vitales del organismo puede disminuir el volumen de la sangre y causar choque de manera muy parecida al causado por una hemorragia. Entre las causas se encuentran la sudoración, diarrea, vómito, pérdida de líquido por riñones nefróticos, ingreso inadecuado de líquidos y electrolitos, destrucción de las cortezas suprarrenales, con las consiguiente insuficiencia renal para reabsorber el sodio, cloruros y agua.
Choque por traumatismos
[editar]Los traumatismos también pueden ser causa de choque. Aunque muchas veces la pérdida de sangre es derivada de la hemorragia, también puede ocurrir sin pérdida de sangre. La contusión del cuerpo puede lesionar los capilares hasta el grado de permitir una pérdida excesiva de plasma hacia los tejidos promoviendo una disminución del volumen plasmático. Este tipo de choque por traumatismo también puede incluir un cierto grado de choque neurogénico causado por el dolor, que es así mismo, un factor agravante de este tipo de choque al inhibir el centro vasomotor, con lo que se eleva la capacidad vascular y disminuye el retorno venoso.
Patogenia
[editar]El cuerpo humano responde ante una hemorragia aguda con la activación de los principales sistemas fisiológicos: la hematológica, cardiovascular, renal, y los sistemas neuroendocrinos. Estos intrincados mecanismos son eficaces en el mantenimiento de la perfusión de órganos vitales ante una grave pérdida de sangre. Sin sangre y fluidos de reanimación y/o corrección de la patología subyacente que causa la hemorragia, disminuye la perfusión cardiaca y se instala sin demora una insuficiencia multi-orgánica.
Respuesta hematológica
[editar]La respuesta del sistema hematológico ante una pérdida de sangre aguda y grave se basa en la activación de la cascada de coagulación y la vasoconstricción de vasos sanguíneos sangrantes, fundamentalmente por medio de la liberación local de tromboxano A2.[4] Además, se activan las plaquetas, también bajo la dirección de la liberación local de tromboxano A2, y se forma un coágulo inmaduro en el sitio del sangrado. El vaso dañado expone el colágeno, que posteriormente causa la deposición de fibrina y la estabilización del coágulo. Son necesarias aproximadamente 24 horas para completar la fibrinización del coágulo.
Respuesta cardiovascular
[editar]Inicialmente, el sistema cardiovascular responde ante un choque hipovolémico con el aumento de la frecuencia cardíaca, aumento de la contractilidad miocárdica, y la vasoconstricción de vasos sanguíneos periféricos. Esta respuesta se produce como consecuencia a un aumento en la liberación de noradrenalina y la disminución del tono vagal, regulada por los baroreceptores en el cayado aórtico, seno carotídeo, aurícula izquierda, y los vasos pulmonares. El sistema cardiovascular responde también con la redistribución de la sangre hacia el cerebro, corazón y los riñones y menos hacia la piel, músculo y tracto gastrointestinal.
Respuesta renal
[editar]El sistema renal responde ante un choque hemorrágico con la estimulación de un aumento en la secreción de renina del aparato yuxtaglomerular. La renina convierte al angiotensinógeno en angiotensina I, que posteriormente es convertida a angiotensina II en los pulmones y el hígado.[5] La angiotensina II tiene dos efectos principales que ayudarán a revertir el choque hemorrágico: vasoconstricción del músculo liso arteriolar, y la estimulación de la secreción de aldosterona por la corteza suprarrenal. La aldosterona es responsable de la reabsorción activa de sodio y consecuente conservación del agua.[6] La activación del sistema renina-angiotensina es precoz y sensible a pérdidas hemáticas relativamente pequeñas.[7]
Respuesta neuro-endocrina
[editar]El sistema neuroendocrino responde ante el choque hemorrágico, provocando un aumento de circulante de hormona antidiurética (ADH).[8] El ADH se libera de la glándula pituitaria posterior en respuesta a una disminución de la tensión arterial, detectados por barorreceptores, y una disminución en la concentración de sodio, detectados por osmorreceptores. La ADH conduce a un aumento de la reabsorción de agua y NaCl por el túbulo contorneado distal y los túbulos colectores.
Diagnóstico
[editar]Después de la toma de la historia clínica y el examen físico del paciente, la conducta a seguir depende de la causa probable de la hipovolemia, así como la estabilidad de la condición del paciente.
Exámenes de laboratorio
[editar]Los estudios iniciales de laboratorio suelen incluir el análisis del hemograma, los niveles de electrolitos, por ejemplo, sodio, potasio, cloro, bicarbonato, urea, creatinina y los niveles de glucosa, exámenes de coagulación como el tiempo de protrombina y el tiempo de tromboplastina parcial activado, gasometría, análisis de orina, especialmente en pacientes con traumatismos, y una prueba de embarazo en orina. Casi siempre se solicita un tipaje de la sangre y se prepara el banco de sangre para posibles transfusiones.
Estudios de imagen
[editar]Los pacientes con una marcada hipotensión arterial y/o en condiciones inestables son sometidos a medidas adecuadas de reanimación. Este tratamiento tiene prioridad sobre los estudios de imágenes y pueden incluir intervenciones quirúrgicas inmediatas.
En el paciente con trauma y signos y síntomas de hipovolemia se enfoca hacia la búsqueda de la fuente de la pérdida de sangre. El paciente atraumático con choque hipovolémico requiere un examen ecográfico en la sala de emergencia si se sospecha un aneurisma aórtico abdominal. Otros exámenes radiológicos útiles ante la sospecha de un aneurisma incluyen la ecocardiografía transesofágica, la aortografía, o la TAC de tórax. Si se sospecha una hemorragia gastrointestinal, los especialistas colocan una sonda nasogástrica debe ser colocado para realizar un lavado gástrico. Se solicita una radiografía de tórax en posición vertical si una úlcera perforada o el síndrome de Boerhaave resulta ser una posibilidad. La endoscopia se puede realizar, por lo general después de que el paciente ha sido hospitalizado, para definir con mayor precisión el origen del sangrado.
Se indica una prueba de embarazo en todas las pacientes del sexo femenino en edad fértil. Si el paciente está embarazada y en estado de choque, se realiza una ecografía pélvica sin demora y puede ser llevada a una operación exploratoria. El choque hipovolémico secundario a un embarazo ectópico es común, incluso se han reportado embarazos ectópicos en pacientes con un test negativo de embarazo, aunque es un hallazgo muy infrecuente. Las radiografías simples se emplean cuando se sospechan fracturas óseas.
Diagnóstico diferencial
[editar]
El diagnóstico diferencial incluye otras causas de choque por hipovolemia, incluyendo:[9]
- Desprendimiento prematuro de placenta.
- Embarazo ectópico.
- Aneurisma abdominal o torácicos.
- La hemorragia posparto o un traumatismo durante el embarazo.
- Fractura de fémur o fracturas de pelvis.
- Hemorragia aparente o no aparente.
- Gastritis, una úlcera péptica y otros sangrados gastrointestinales, incluyendo tumores.
- Toxicidad por hierro.
- Placenta previa.
Tratamiento
[editar]Aunque el organismo puede compensar la pérdida de tensión por medio de reflejos autónomos, en ocasiones la pérdida de líquidos es tan extensa que es necesario aplicar un tratamiento para corregir la situación. El tratamiento médico inicial para el choque hipovolémico debe tener como finalidad el arreglo de tres áreas principales: maximizar el suministro de oxígeno—asegurando una adecuada ventilación, aumentando la saturación de oxígeno de la sangre, y restaurando el flujo sanguíneo; el control de la pérdida de sangre; y la restitución con líquidos.
Manejo de la volemia
[editar]
- Corregir la hipovolemia por hemorragia. El tratamiento tras una hemorragia masiva incluye la administración intravenosa de sangre total, eritrocitos en paquete o productos de la sangre. Se requiere el uso de soluciones como la de una solución salina al 0.9 %.
- Corregir la hipovolemia por pérdida de líquidos. Se incluye la restitución intravenosa de líquidos con coloides como la seroalbúmina, el hetaalmidón y fracción de proteínas plasmáticas. También se usan soluciones como la de Ringer con lactato y solución salina al 0.9 %.
Sigue siendo cuestión de debate e investigación si el uso de cristaloides o coloides es el más adecuado para la reposición de líquidos en el paciente con hipovolemia severa. Muchos de los fluidos estudiados para uso en la reanimación incluyen la solución isotónica de cloruro de sodio, solución de Ringer lactato, la solución salina hipertónica, albúmina, fracción de proteína purificada, plasma fresco congelado, hetaalmidón, pentaalmidón, y dextran 70.
Los proponentes de la reanimación con coloides sostienen que el aumento de la presión oncótica producida con estas sustancias reduce el edema pulmonar. Sin embargo, la vasculatura pulmonar permite considerable flujo de sustancias, incluyendo las proteínas, entre el espacio intravascular y el intersticio. El mantenimiento de la presión hidrostática pulmonar en menos de 15 mmHg parece ser un factor más relevante en la prevención del edema pulmonar.[10]
Otro argumento es que se requiere menos coloide para aumentar el volumen intravascular. Sin embargo, todavía no se ha demostrado ninguna diferencia en el resultado final con el uso de coloides comparados con los cristaloides.
Las soluciones coloidales sintéticas, como hetaalmidón, pentaalmidón, y dextran 70, tienen algunas ventajas en comparación con los coloides naturales, tales como la fracción de proteínas purificadas, plasma fresco congelado y la albúmina. Tienen las mismas propiedades expansoras de volumen, pero debido a sus estructuras y su elevado peso molecular, permanecen mayormente en el espacio intravascular, reduciendo la aparición de edema intersticial. Aunque existen ventajas teóricas, los estudios no han logrado demostrar una diferencia en los parámetros ventilatorios, los resultados de las pruebas de función pulmonar, los días usando un ventilador, el total de días de hospitalización, o la sobrevida del paciente.
Manejo de la hipoxemia
[editar]- Corregir la hipoxemia relacionada. La corrección de la hipoxemia suele requerir la administración de oxígeno, ya que el paciente necesita una concentración adecuada de hemoglobina para transportar el oxígeno de manera eficaz.[11]
Las vías respiratorias del paciente son evaluadas inmediatamente después de su llegada a la sala de emergencias y se estabilizan en caso de ser necesario. La profundidad y el ritmo de las respiraciones, así como sonidos respiratorios son evaluadas por el médico especialista. Si se encuentra que la patología de base, por ejemplo, un neumotórax, hemotórax, o tórax inestable, interfiere con la respiración, esta es abordada de inmediato. Se administra un alto flujo de oxígeno a todos estos pacientes con apoyo ventilatorio de ser requerido. El exceso de ventilación a presión positiva puede ser perjudicial para un paciente con choque hipovolémico y por lo general, no se emplea.[10]
La colocación de una vía arterial se indica para los pacientes con hemorragia severas. Para estos pacientes, la línea arterial proporcionará la supervisión continua de la presión arterial y también la facilidad de gasometría en sangre arterial.
Fármacos en el choque hipovolémico
[editar]La hipovolemia puede ser causa de varios equilibrios acidobásicos. La persona puede tener al principio una alcalosis respiratoria que podrá progresar en una acidosis metabólica. En estos casos se indica el uso de bicarbonato de sodio.
Pueden administrarse fármacos inotrópicos como la dopamina, dobutamina, epinefrina y norepinefrina a dosis bajas para mejorar el gasto cardíaco y la contractilidad del miocardio en pacientes con problemas de función cardiaca.[1] Los vasodilatadores como la nitroglicerina dilatan las arterias coronarias para incrementar el aporte de oxígeno y reducir la poscarga. Aún existe controversia sobre el uso de los vasodilatadores y vasopresores.[12]
La somatostatina es un polipéptido natural aislado del páncreas, el hipotálamo y las células epiteliales del estómago. La somatostatina disminuye el flujo sanguíneo a la red porta a causa de la vasoconstricción. Tiene efectos similares como la vasopresina, pero no causa vasoconstricción coronaria. Es rápidamente retirada de la circulación, con una vida media inicial de 1-3 minutos. En pacientes adultos se indica un bolo de 250 μg intravenoso, seguido de 250-500 μg/h en infusión continua por 2-5 días en caso de que sea efectiva.[10]
Supervisión hemodinámica
[editar]La hemodinámica es el análisis del flujo de sangre y de los factores que puede influenciarla. El estudio de la hemodinámica incluye el corazón y el sistema circulatorio, y los pulmones se incluyen a menudo también, pues la enfermedad que involucre en parte importante a los pulmones pueden inhibir la oxigenación de la sangre. Usar medidas tales como presión arterial ayudan a que el médico pueda recopilar la información sobre el sistema circulatorio de un paciente para determinar el grado de gravedad de una manera objetiva y esencial.
Porque el sistema cardiovascular es tan crítico a la salud general, los perfiles hemodinámicos se hacen a menudo en situaciones donde la enfermedad del paciente ponga en tal riesgo su vida que al determinar dichos parámetros se haga una evaluación rápida y se ahorre tiempo en la atención primaria para mejorar su pronóstico. Los elementos más utilizados para valorar a un paciente son los invasivos (colocación de una línea arterial, catéter de Swan-Ganz, catéter central, presión intra-abdominal, presión intracraneal) y los no invasivos (presión arterial, temperatura, frecuencia cardiaca, frecuencia respiratoria y más recientemente la escala análoga del dolor). Todos ellos aportan cifras que ayudan en el tratamiento así como la toma de laboratoriales en sangre, o líquido específico.
Véase también
[editar]Referencias
[editar]- ↑ a b c por MedlinePlus (octubre de 2008). [[1] «Shock hipovolémico»]. Enciclopedia médica en español. Consultado el 28 de marzo de 2009.
- ↑ Harrison Principios de Medicina Interna 16a edición (2006). «Capítulo 253. El paciente en choque». Harrison online en español. McGraw-Hill. Archivado desde el original el 5 de mayo de 2009. Consultado el 28 de marzo de 2009.
- ↑ Wake Forest University Baptist Medical Center (octubre de 2008). «Shock Hipovolémico». Health Encyclopedia. Archivado desde el original el 6 de mayo de 2009. Consultado el 28 de marzo de 2009.
- ↑ Patel, JP; Beck LD; Briglia FA; Hock CE (Feb de 1995). «Beneficial effects of combined thromboxane and leukotriene receptor antagonism in hemorrhagic shock.». Crit Care Med (en inglés) (Lippincott Williams & Wilkins) 23 (2): 231-237. PMID 7867347. Consultado el 11 de abril de 2009.
- ↑ Courtney M. Townsend; David C. Sabiston (2003). Sabiston: manual del tratado de cirugía (17ma. edición). España: Elsevier. p. 97. ISBN 848174848X. Consultado el 11 de abril de 2009.
- ↑ Antonio Bayés de Luna; José López-Sendón, Fause Attie, Eduardo Alegría Ezquerra (2002). Cardiología Clínica. España: Elsevier. p. 273. ISBN 8445811797. Consultado el 11 de abril de 2009.
- ↑ Rodríguez, José A. El Politraumatizado. Editorial Ramón Areces. p. 106. ISBN 8480048239.
- ↑ Vinay Kumar; Ramzi S. Cotran, Stanley L. Robbins, Stevens (2003). Patología humana. 17ma (ilustrada). España: Elsevier. ISBN 8481746665.
- ↑ Kolecki, Paul; Carl R Menckhoff (marzo de 2009). «Shock, Hypovolemic: Differential Diagnoses & Workup». Emergency Medicine (en inglés). eMedicine.com. Consultado el 11 de abril de 2009.
- ↑ a b c Kolecki, Paul; Carl R Menckhoff (marzo de 2009). «Shock, Hypovolemic: Treatment & Medication». Emergency Medicine (en inglés). eMedicine.com. Consultado el 11 de abril de 2009.
- ↑ Shock Trauma Care Plans. Autor: J. Strange. Sprinhouse Corp. 1987
- ↑ Cosgriff J. y D. Anderson. The Practice of Emergency Care 2a edición, 1984.