Psycho-oncologie pédiatrique


La psycho-oncologie pédiatrique est un champ de recherche et d'application de la psychologie situé à l'intersection de la psycho-oncologie et de la psychologie de l'enfant et de l'adolescent. La psycho-oncologie pédiatrique vise à améliorer les conditions psychologiques et sociales chez des enfants et des adolescents qui ont été diagnostiqués avec le cancer ainsi que leurs parents et leur fratrie.
La psycho-oncologie s'occupe des aspects du cancer qui vont au-delà du traitement médical et incluent le mode de vie, les aspects psychologiques et sociaux du cancer.
La recherche en psycho-oncologie pédiatrique est très diversifiée. Des exemples de questions d'étude sont : les relations avec les pairs et l'isolement ; les conséquences psychologiques et sociales du cancer à court et à long terme ; la gestion des symptômes comme la douleur, la fatigue, les nausées, le manque d'appétit, etc. ; l'ajustement émotionnel et les problèmes psychiatriques éventuels (dépression, anxiété, etc.) ; l'ajustement psychologique des proches et aidants, et particulièrement des parents et des frères et sœurs ; les soins palliatifs et de fin de vie pour les enfants qui ne peuvent être guéris.
Mortalité et morbidité du cancer de l'enfant
[modifier | modifier le code]Les cancers détectés chez les jeunes, avant l'âge de 20 ans, représentent 1 % de l'ensemble des cancers. La moitié de ces cancers sont des leucémies ou des cancers touchant le système nerveux central ; les autres cancers fréquents sont les rétinoblastomes, neuroblastomes, tumeur de Wilms, et hépatoblastome (surtout fréquents avant l'âge de 5 ans)[1]. La mortalité du cancer de l'enfant a rapidement déclinée dans la seconde moitié du XXe siècle. Elle avoisine les 20 % dans les pays les plus riches : 8 enfants sur 10 survivent plus de 5 ans après leur diagnostic initial[1]. La mortalité reste très élevée dans les pays économiquement défavorisés. Malgré ce déclin, le cancer de l'enfant est la première cause de mortalité due à la maladie chez l'enfant et l'adolescent dans les pays occidentaux[1].
Le cancer est une maladie difficile à traiter, puisque son pronostic est difficile à établir, et les traitements sont particulièrement longs et douloureux. Dans ce contexte, la psycho-oncologie est une approche pluri-disciplinaire qui propose une prise en charge des patients qui vient compléter la prise en charge médicale[2].
Histoire de la psycho-oncologie pédiatrique
[modifier | modifier le code]
L'exploration systématique des réponses psychologiques au cancer a pris son essor vers le milieu des années 1970. La psychiatre américaine Jimmie C. Holland fut une pionnière du domaine[2]. L'étude scientifique et les approches pour prévenir ou réduire l'impact de la maladie et de ses traitements sur les enfants et leurs familles frappés par le cancer a joué un rôle de premier plan pour établir la discipline de la psychologie appliquée au milieu pédiatrique hospitalier (psychologie pédiatrique (en))[3].
La psycho-oncologie pédiatrique a développé plusieurs grands axes de recherches et d'applications : l'aide à la gestion des symptômes (douleur, nausées, etc.) ; la compréhension et la réduction des effets neuropsychologiques des traitements ; la compréhension de l'impact sur la famille et les proches et le soutien familial ; la compréhension de l'impact du cancer et de ses traitements sur le développement ultérieur des enfants touchés ; l'identification des mécanismes de résilience et des vulnérabilités face à cette épreuve ; l'application des connaissances en psychologie aux décisions et aux soins médicaux ; et enfin, pour les enfants ne pouvant être guéris (ce qui concerne dans l'ensemble, 20 % des enfants touchés), le soutien en soins palliatifs et à la fin de vie pour l'enfant et ses proches[3],[4].
Détresse et réactions psychologiques durant les traitements
[modifier | modifier le code]
Les enfants souffrant d'un cancer font face à des traitements médicaux particulièrement longs et difficiles. La famille entière est affectée par la maladie, son pronostic incertain, la longueur et la lourdeur des traitements, leur coût, les aménagements nécessaires pour arranger des visites à l'hôpital, et d'autres facteurs matériels et émotionnels. Les psycho-oncologues prennent donc en considération l'ensemble de la famille dans leurs évaluations et prises en charge de l'enfant malade[5],[6].
Le diagnostic est souvent annoncé alors que l'enfant est chez le pédiatre ou aux urgences de l'hôpital pour un trouble d'apparence infectieuse ou qui semble lié à un accident mineur. L'annonce du diagnostic est un moment particulièrement difficile pour la famille puisque, malgré les progrès dans la survie des enfants, seulement 70 à 80 % des enfants survivent aux cancers. Les traitements varient beaucoup selon les types de cancers mais durent généralement au moins une année[3]. La psycho-oncologie étudie toutes les dimensions de ce parcours, développe et évalue des interventions dans le but de soutenir les familles, les enfants malades et les aidants, à plusieurs niveaux[3].
Réactions adaptatives normales et réactions pathologiques
[modifier | modifier le code]Plusieurs recherches indiquent que les enfants et les familles, après le choc initial de l'annonce du diagnostic (choc qui est normal et ne relève pas de la psychopathologie), s'adaptent à cette nouvelle situation et retournent à leur fonctionnement psychologique initial. En d'autres termes, malgré les émotions de tristesse et d'anxiété intenses, ou de détresse, petit à petit, dans leur grande majorité (environ 65 %), les familles s'adaptent et ne développent pas de troubles psychiatriques dans le long terme[3]. Ainsi, de nombreuses recherches montrent que sur le long terme, les survivants d'un cancer de l'enfance n'ont pas de problèmes psychologiques ou sociaux plus importants que dans la population tout venant[7] et sont extraordinairement résilients face à cette lourde épreuve[8],[9]. Cela ne signifie par que les enfants et leur famille n'aient pas besoin de soutien psychologique, mais celui-ci doit être adapté, spécifique, et ne relève pas forcément de la psychothérapie. Les réactions des familles sont très hétérogènes[3],[7].
Dans ce contexte, en effet, les réactions de détresse (cf. détails ci-dessous), de stress ou de tristesse, sont des réactions jugées normales. La chercheuse et psycho-oncologue américaine Anne Kazak a mis au point une échelle de détection des problèmes psychologiques observés dans les familles d'enfants malades (Psychosocial Assessment Tool, PAT), permettant de détecter les familles à risque et dont les besoins en soutien psychosocial et en santé mentale sont les plus importants[10],[11]. Elle propose un modèle préventif de santé publique basé sur cette échelle, dans lequel les familles ayant les scores de détresse les plus élevés devraient bénéficier de soins cliniques spécialisés[3]. Selon son modèle, les psycho-oncologues devraient, pour toutes les familles, proposer un soutien sous forme d'informations et de soutien émotionnel, ainsi que des entretiens ou tests réguliers pour détecter les éventuelles difficultés qui peuvent surgir au cours des traitements. Un tel suivi devrait suffire pour environ 60 à 65 % des familles. Des interventions psychologiques brèves peuvent également les aider à diminuer leur détresse[3],[10]. Cependant, pour environ 20 à 25 % des familles, des risques existent que les difficultés s'aggravent ou interfèrent avec les traitements : anxiété trop importante de l'enfant, douleur, détresse parentale importante, et autres problèmes. Ces familles devraient bénéficier d'interventions supplémentaires, spécifiquement choisies en fonction des symptômes observés[10]. Enfin, pour environ 10 % des familles, des traitements plus prolongés et psychothérapeutiques sont recommandés. Il s'agit de familles où des troubles psychopathologiques sont observés (par exemple des problèmes de comportement chez l'enfant)[10].
Détresse
[modifier | modifier le code]Certains membres de la famille (enfant malade, parent, fratrie) ressentent dans une grande détresse qui, si elle est trop intense, affecte la gestion du traitement médical de l'enfant. La psychiatre américaine Jimmie C. Holland qui a joué un rôle essentiel dans le développement de la discipline de psycho-oncologie définit ainsi la détresse observée chez les patients cancéreux ou les parents d'enfants malades : « une expérience désagréable de nature émotionnelle, psychologique ou spirituelle qui interfère avec l’aptitude à gérer le traitement du cancer. Elle se prolonge dans un continuum allant d’un sentiment commun normal de vulnérabilité, de tristesse, de peurs, jusqu’à des problématiques plus majeures comme une anxiété, des attaques de panique, une dépression, ou une crise spirituelle. » (Holland, 2003)[12].
Cette détresse est causée par la gravité de la maladie et la lourdeur des traitements, ainsi que par divers facteurs psychosociaux (isolement ou soutien familial, croyances, deuils antérieurs, etc)[6]. Une revue des études menées de 1997 à 2007 suggère que 27 % des parents souffrent de niveaux cliniques de détresse mesurés jusqu'à cinq années après le diagnostic[13]. Généralement, cette détresse est plus élevée au début de la maladie et diminue pour atteindre, en moyenne, des niveaux normaux trois années après le diagnostic, selon certaines études. En moyenne, les mères souffrent d'un plus grand niveau de détresse que les pères au début de maladie, puis leurs niveaux de détresse diminuent et sont comparables aux niveaux observés chez les pères après une année[5]. Cependant, les réactions sont en fait très hétérogènes. Une minorité significative de parents (estimée entre 18 et 30 %) montre des difficultés psychologiques qui persistent dans le long terme[5]. Les problèmes d'anxiété sont particulièrement fréquents[5].
En 2009, la Société internationale de psycho-oncologie (International Psycho-Oncology Society, IPOS) a proposé que la détresse soit prise en compte durant les traitements, en tant que « sixième signe vital » (les cinq autres sont la température, la pression sanguine, le pouls, le rythme respiratoire, et la douleur)[6],[14],[15]. Plusieurs organisations internationales ont appelé à un dépistage systématique de cette détresse chez l'enfant et chez ses parents, dès le début de ses traitements[6]. Ce dépistage est rapide, il se fait par un questionnaire sur papier. L'image qu'un thermomètre gradué de 0 à 10, échelle du thermomètre de détresse[16], est l'instrument psychométrique le souvent utilisé dans ce dépistage[12],[17]. Cette échelle s'accompagne de plusieurs questions portant sur les symptômes ou problèmes physiques, psychologiques, sociaux, occasionnés par la maladie (puis également par les traitements)[16],[17].
Ce dépistage permet d'identifier les risques chez les enfants ou dans des familles et de mettre en place des propositions de suivi qui pourront limiter certains problèmes qui pourraient interférer avec le suivi médical[6].
Style de coping ou comment faire face à la situation
[modifier | modifier le code]Dans le domaine des études sur le stress, le style ou la stratégie de coping réfère à la manière dont la personne fait face à la situation stressante. Les chercheurs s'accordent sur le fait qu'un style de coping actif (centré sur le problème) est plus bénéfique qu'un style passif ou émotionnel, pour les mères et les pères d'enfants malades[5]. Les parents ayant un style actif ont en moyenne moins d'anxiété, de dépression et de détresse un an après le diagnostic. Les styles de coping bénéfiques aux parents sont divers et dépendent des situations personnelles. Ils incluent un style de réaction actif et « combatif » ; les croyances religieuses ; l'optimisme ; communiquer sur ce cancer ; l'espoir relatif à la situation ; et le soutien social[5].
Troubles mentaux durant les traitements
[modifier | modifier le code]Anxiété chez l'enfant malade
[modifier | modifier le code]
L'anxiété est le symptôme le plus souvent rapporté durant le traitement de l'enfant, à la fois par l'enfant et par les parents. Chez l'enfant, l'anxiété prend plusieurs formes[18].
L'anxiété d'anticipation se développe par un phénomène d'apprentissage conditionné : un stimulus (par exemple une odeur, une personne, ou une pièce à l'hôpital), devient associé en mémoire avec la douleur ou les nausées, et ce seul stimulus suffit à provoquer les symptômes physiques. Selon la gravité de ces symptômes, un traitement médicamenteux ou un traitement psychothérapeutique court et spécifique peuvent être proposés (voir ci-dessous le traitement des symptômes spécifiques)[18].
L'anxiété de séparation est très commune : l'enfant se met à craindre les nouvelles personnes, à craindre et à devenir réticent au départ de ses parents, ou développe des cauchemars en rapport avec la séparation de sa famille[18]. Des aménagements de l'espace de vie de l'enfant à l'hôpital peuvent aider à faire diminuer cette anxiété : présence de photos des membres de la famille ; jouets doux (peluches) et objets familiers (doudou) pour les plus jeunes ; distractions (jeux, films)[18].
Les dessins de l'enfant illustrent ses émotions et de son vécu et peuvent être utilisés par le psychologue pédiatrique ou pédopsychiatre à des fins thérapeutiques pour soulager l'enfant des souffrances intenses résultant de la maladie et l'aider à redonner un sens à sa vie et celle de sa famille[19].
Dépression chez l'enfant malade
[modifier | modifier le code]La tristesse et l'anxiété étant des réactions normales durant le traitement contre le cancer, la dépression chez l'enfant malade semble sous-estimée ce qui souligne la nécessité pour les services d'oncologie d'impliquer un psychiatre et des évaluations cliniques de la dépression et de l'anxiété dans cette population[18]. Les essais cliniques sur certains anti-dépresseurs associés à une psychothérapie ont montré ont montré une bonne efficacité contre la dépression et l'anxiété sur les enfants et adolescents recevant des traitements contre le cancer[18]. Aux États-Unis, les essais cliniques de grande ampleur sur les ISRI pour les enfants et adolescents traités pour le cancer manquent, alors que les ISRI sont les anti-dépresseurs les plus fréquemment utilisés pour les enfants et adolescents en général[18].
Délire chez l'enfant malade
[modifier | modifier le code]Le délire est rare mais peut également affecter l'enfant à la suite de certains traitements. Ainsi, après transplantation de moelle osseuse, les traitements anesthésiques (avant l'opération), analgésiques (contre les douleurs après l'opération) et les chimiothérapies peuvent affecter le système nerveux central[18]. Les symptômes du délire chez l'enfant sont similaires à ceux de l'adulte : conscience altérée, anxiété, désorientation, hallucinations et apathie. Mais le diagnostic s'avère plus difficile que chez l'adulte. Le traitement d'épisodes délirants est médicamenteux[18].
Troubles post-traumatiques, anxiété et dépression chez les parents
[modifier | modifier le code]Associés à la détresse, des symptômes relevant de troubles de stress post-traumatique, l'anxiété et la dépression, d'autres symptômes troubles mentaux indifférenciés et de faibles scores de qualité de vie, sont observés chez les parents durant les traitements puis dans les années qui suivent[5]. Ces problèmes chez les parents, en particulier la dépression maternelle, peuvent avoir des répercussions négatives sur le bien-être psychologique de l'enfant, mais les études longitudinales manquent pour conclure et mieux comprendre l'impact de la détresse parentale sur le développement de l'enfant[5]. Ces problèmes sont d'autant plus graves que les traitements sont lourds. Une étude indique que les troubles de stress post-traumatiques sont deux fois plus nombreux chez les parents lors d'une récurrence de la tumeur[5],[20].
Pour remédier aux troubles mentaux apparaissant durant le traitement et en particulier aux symptômes post-traumatiques, plusieurs thérapies ont été proposées et évaluées dans des recherches cliniques randomisées. La thérapie basée sur la résolution des problèmes « Problem-Solving Skills Training » (PSST) a montré une bonne efficacité chez des mères d'enfants cancéreux[3],[21]. Menées sur plusieurs centres de recherche aux États-Unis, deux études impliquant un total de 800 mères d'enfants ayant le cancer ont mis en évidence ses effets bénéfiques. La thérapie consiste à fournir à la mère des stratégies de résilience pour faire face à la maladie de leur enfant, quelques jours ou semaines après le diagnostic. La thérapie permet de réduire la détresse maternelle et produit des effets positifs chez l'enfant malade et le reste de la famille. Elle se montre plus efficace en cela que des psychothérapies moins spécifiques et non directives[22].
Le programme « Surviving Cancer Competently Intervention program » (SCCIP) est un autre exemple de programme d'intervention destinés aux enfants et familles survivant au cancer pour réduire ou prévenir les symptômes de stress post-traumatique. Dans une étude sur 150 adolescents, ce programme a été présenté sur une journée aux adolescents malades, leurs parents et leur fratrie. L'étude a mis en évidence une réduction significative des pensées intrusives chez les pères et des troubles anxieux chez les adolescents[23]. D'autres programmes basés sur la promotion de la résilience psychologique sont également étudiés dans le cadre d'études cliniques randomisées, par exemple, en langue anglaise, le « Promoting Resilience in Stress Managment » (PRISM)[24] ; le « Family Overcoming under Stress » (FOCUS) parmi les programmes digitalisés[25].
Gestion des symptômes spécifiques
[modifier | modifier le code]En plus des traitements psychothérapeutiques traitant des troubles psychologiques ou sociaux généraux, les psycho-oncologues ont développé des traitements spécifiques pour certains symptômes liés à la maladie ou au traitement[26].
Douleur
[modifier | modifier le code]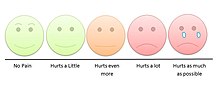
Plusieurs sources de douleurs affectent l'enfant qui souffre du cancer. Elles peuvent venir de la maladie elle-même ou des procédures médicales (pose d'intraveineuse, ponction lombaire, aspiration de moelle osseuse, etc.). La douleur a une composante physique mais elle est également en partie cognitive et émotionnelle. Les psycho-oncologues jouent un rôle important dans la gestion de la douleur (et de la détresse qui l'accompagne). Des interventions diverses ont été testées et plusieurs ont démontré leur efficacité pour réduire la douleur lorsque les moyens médicaux ne permettent pas de l'éradiquer complètement[3]. Beaucoup de ces interventions sont basées sur les principes de la psychologie comportementale ou cognitive : distraction, relaxation, hypnothérapie[27],[28], et thérapies intégrant plusieurs approches (interventions psychologiques et pharmacologiques). Ces thérapies sont plus ou moins efficaces selon les stades de développement de l'enfant. Chez le très jeune enfant, la distraction est plus efficace, tandis que l'imagerie guidée, la relaxation et l'auto-hypnose sont plus efficaces chez les enfants plus mûrs et les adolescents[29].
Nausées et vomissements induits par chimiothérapie et nausées d'anticipation
[modifier | modifier le code]
Les nausées et vomissements causés par chimiothérapie (NVCC) sont des effets secondaires très fréquemment rapportés. De plus, après plusieurs cycles de chimiothérapie, par un phénomène d'apprentissage conditionné, environ un tiers des patients (mesurés chez les adultes) rapporte ressentir des nausées appelées nausées d'anticipation ou nausées psychologiques[30]. Pour ce second type de nausées, des interventions psychologiques sont possibles pour diminuer l'intensité de ces symptômes.
La Société européenne d'oncologie médicale (ESMO) et la Multinational Association for Supportive Care in Cancer (MASCC) publient régulièrement des recommandations pour la prévention et le traitement des nausées d'anticipation et des vomissements pour les adultes et enfants en chimiothérapie[31],[32]. Ces recommandations sont régulièrement mises à jour sur la base des nouvelles recherches publiées. En 2016, sur la base d'une revue de la littérature scientifique disponible, ces deux organisations recommandent des traitements pharmaceutiques (benzodiazépines)[33] contre les nausées, ainsi que les interventions comportementales ou psychothérapeutiques pour diminuer nausées et nausées d'anticipation. Les interventions comportementales recommandées sont les suivantes : l'hypnose, la désensibilisation systématique, l'entraînement à la relaxation musculaire ou des traitements combinant la relaxation musculaire et l'hypnose[31].
L'hypnose a été le premier traitement utilisé contre les nausées d'anticipation, et a l'avantage de pouvoir être utilisée contre la douleur et d'autres problèmes spécifiques dus au cancer ou ses traitements[30]. Les résultats sur des enfants et adolescents ont montré une efficacité de la technique quand elle est comparée à un groupe ne recevant pas le traitement mais uniquement du soutien psychologique : les symptômes diminuent et ce bénéfice persiste longtemps après l'intervention[34].
Impact cognitif et neuropsychologique
[modifier | modifier le code]Certains cancers (en particulier les tumeurs au cerveau) et certains traitements (certaines chimiothérapies, irradiations crâniennes, chirurgie crânienne) ont des effets toxiques sur le développement du cerveau. Des déficiences dans le domaine de la neurocognition et des performances scolaires peuvent en résulter, dans le court-terme ou dans le long terme[3],[35],[36]. Les domaines cognitifs les plus affectés sont les fonctions exécutives (responsables du planning et de différents types de mémoire et d'attention), impactant les scores aux tests d'intelligence[35]. Certains de ces déficits sont observés dès les débuts du traitement, mais il est également possible que des déficits neurocognitifs ne soient pas observés immédiatement et apparaissent plusieurs années plus tard, chez les survivants à long terme[3],[36].
Historiquement, les travaux des psychologues pédiatriques et neuropsychologues ont permis d'évaluer les problèmes neuropsychologiques résultant de la maladie et des traitements dans un premier temps, puis de modifier les protocoles médicaux pour limiter les dommages observés[37]. Ces recherches se poursuivent pour limiter les déficits cognitifs et intellectuels chez les enfants traités en permettant la modification ou le choix des traitements médicaux les moins toxiques[38].
En parallèle, des programmes sont développés pour aider les survivants à réhabiliter leurs fonctions cognitives[39]. Le programme de remédiation cognitive (Cognitive Remediation Program ou CRP en anglais) évalué aux États-Unis, a montré des résultats positifs. Il consiste en 20 sessions de deux heures et comprend des exercices effectués par sur papier dont les objectifs sont de solliciter différents types de mémoire et les capacités d'attention et de concentration[40]. D'autres programmes existent sur le même principe[41], y compris en France[42]. Les programmes en face à face étant difficiles d'accès pour certaines familles, des programmes sur ordinateur sont également mis en place et évalués, dont les résultats préliminaires indiquent une certaine efficacité[43].
Prise en charge des adolescents en pédiatrie
[modifier | modifier le code]En cancérologie, les adolescents ont des taux de mortalité plus élevés que les jeunes enfants. Ce phénomène est observé dans plusieurs pays, y compris en France en 2017[44]. Plusieurs raisons sont invoquées : un diagnostic plus tardif, un moindre accès aux soins médicaux, une participation particulièrement faible aux essais cliniques[45]. De plus, dans plusieurs pays, les adolescents ne sont pas systématiquement observés par les services de pédiatrie : ils sont parfois observés en pédiatrie et parfois dans les services pour adultes n'ayant aucune connaissance spécifique dans le suivi des enfants. Plusieurs rapport scientifiques ont ainsi conclut que le manque de coordination des services et le manque d'accès des adolescents aux services de pédiatrie et aux grands centres de soins en cancérologie ont un impact négatif sur la qualité des études scientifiques et du suivi clinique individuel des patients et de leur famille[46],[44],[45]. la mortalité des adolescents est moindre lorsqu'ils sont pris en charge dans les services de pédiatrie, comparé à une prise en charge dans les services pour adultes[44]. En France, depuis 2004, le ministère de la Santé recommande la prise en charge des adolescents par des services de pédiatrie[44],[47],[48],[49].
Changements dans la vie de famille
[modifier | modifier le code]Outre l'anxiété et la détresse dues à l'issue incertaine des traitements, le patient et la famille doivent s'adapter également sur le plan pratique et social. Leur vie quotidienne est fortement perturbée. Les séjours de l'enfant à l'hôpital sont nombreux et nécessitent parfois pour les parents de rester à proximité de l'hôpital pour de longues périodes. La scolarisation (pour les enfants en âge d'aller à l'école) est perturbée. Des parents doivent travailler moins ou cesser de travailler pour se rendre aux rendez-vous médicaux dans des centres qui peuvent de trouver très loin géographiquement de leur domicile, ce qui a un impact sur le plan économique. Les rôles et responsabilités dans les familles changent. Les informations médicales et très techniques doivent tenter d'être comprises. L'enfant malade prend une place centrale, ce qui change la dynamique familiale. Les enfants de la fratrie souffrent également de la situation. Le rôle d'une équipe d'oncologie et de psycho-oncologie pluridisciplinaire est de soutenir la famille dans cette situation[46],[18].
Effets psychologiques à long terme du cancer et de ses traitements chez les enfants survivants et leur famille
[modifier | modifier le code]Les progrès dans le traitement des cancers pédiatriques a entraîné d'importants gains de survie à 5 ans, les taux de survie augmentant de 58,6 % (1974-1976) à 78,9 % (1995-2001)[50]. Cependant, même après la fin du traitement, des préoccupations subsistent quant à la qualité de vie des jeunes atteints d'un cancer. En effet, le cancer est survenu dans une période de développement dont le cours normal est interrompu[51]. Les traitements étant particulièrement lourds, 70 % de ces survivants développent des effets à long terme qui souvent n'apparaissent qu'à l'âge adulte : infertilité, problèmes cardio-vasculaires, rénaux, musculo-squelettiques, cognitifs, endocriniens[52],[53].
Sur le plan des séquelles psychologiques, les résultats des études peuvent sembler contradictoires. La majorité des survivants du cancer pédiatrique, en Europe, ont une vie normale si on compare leurs données statistiques à celles d'une population comparable : ils sont généralement en bonne santé, avec un statut socio-professionnel, une vie sociale, et une capacité à faire face aux problèmes de la vie qui ne sont pas différents des autres personnes[54],[55]. Mais des problèmes persistent. Certains anciens patients continuent de faire face à une détresse psychologique importante, qui peut même augmenter avec le temps, plusieurs années après les traitements[53],[56]. Les problèmes psychologiques et sociaux sont plus fréquents que dans la population normale, mais surtout chez les survivants du cancer du cerveau[3]. Une revue de question en Europe indique que les principaux problèmes des adultes ayant eu un cancer pédiatrique, sont des déficits cognitifs chez les patients ayant eu un cancer du cerveau, ainsi que la peur de la récurrence et une douleur chronique (chez un tiers) surtout chez les personnes ayant reçu des traitements de transplantation de moelle osseuse[54].
Détresse psychologique et symptômes de stress post-traumatique (enfants et parents)
[modifier | modifier le code]Les symptômes de stress post-traumatique sont particulièrement fréquents durant les traitements (chez les enfants et leurs parents) puis leur fréquence diminue avec le temps pour devenir quasi inexistants cinq ans après le diagnostic (observations faites chez des adolescents[57] et des parents d'enfants survivants[53]). Cependant, certains enfants et certains parents continuent de souffrir de grande détresse psychologique.
Pour des parents (mais pas pour la majorité), la période qui suit l'arrêt des traitements est marquée par une augmentation de la peur de la récurrence. Pour certains, la relation maritale devient plus difficile. Pour certains, les difficultés économiques et professionnelles persistent ou s'accentuent[53]. Ainsi, même si, en majorité, les parents et leurs enfants se montrent résilients, une minorité continue à faire l'expérience de difficultés psychologiques et sociales qui persistent ou s'aggravent avec le temps[53]. Dans une synthèse de douze études sur le sujet (menées de 1988 à 2010) menée en Suède, sur plus de mille parents observés plus de deux ans après l'arrêt des traitements de leur enfant, entre 21 et 44 % de parents rapportent des symptômes de stress post-traumatique : soucis, pensées et sentiments liés à la maladie, problèmes de couple, et croissance post-traumatique (cf. section suivante)[53].
Déficits neurocognitifs
[modifier | modifier le code]Les cancers localisés dans le cerveau et les traitements qui visent le système nerveux central peuvent avoir des effets à long terme sur les fonctions exécutives, l'attention et la vitesse de réaction[51],[58],[41],[59]. Les enfants d'âge jeune et les filles sont plus à risque que les enfants plus âgés et les garçons[51],[58],[59]. Des interventions d'entraînement cognitif (décrites plus haut) peuvent aider à minimiser les déficits neurocognitifs[39],[40],[41],[42],[43].
Croissance post-traumatique (enfants et parents)
[modifier | modifier le code]Si des symptômes de stress post-traumatique sont fréquents, les études sur le stress montrent aussi que le stress traumatique peut résulter en un phénomène appelé la croissance post-traumatique[60],[61],[62]. Dans une méta-analyse conduite en 2014, les résultats suggèrent que les symptômes de stress post-traumatique semblent indépendants de la croissance post-traumatique. La croissance post-traumatique observée chez des survivants du cancer est corrélée positivement au soutien social reçu, à l'optimisme, à la réévaluation positive des événements, à la spiritualité et aux croyances religieuses engagées pour faire face aux situations difficiles[63].
Plusieurs domaines sont affectés positivement par l'expérience du cancer. Interrogés deux ans après leur diagnostic sur les conséquences négatives et positives de leur maladie, des jeunes survivants du cancer de 15 à 21 ans rapportent une vision plus positive de la vie, une meilleure estime de soi, de meilleures connaissance de la maladie et des services de soins, de bonnes relations, une perspective plus large et quelques gains matériels. Sur le plan négatif, les mêmes jeunes rapportent des problèmes dans le domaine du fonctionnement corporel, pensées et émotions désagréables, difficultés en dehors de leur cercle d'amis, et difficultés dans leur travail scolaire[64]. Quelques parents d'enfants ayant eu le cancer rapportent, dans leurs expériences positives de l'après-maladie, une meilleure capacité à relativiser les problèmes, et une plus grande importance donnée à la vie et au bonheur dans le présent[65], mais ces bénéfices s'accompagnent également de sentiments négatifs résultant de la maladie de leur enfant (sentiment de solitude et d'incertitude)[66]. La croissance post-traumatique s'accompagne ainsi toujours de pertes dans d'autres domaines et ne doit donc pas masquer le fait que la population de pédiatrie oncologique reste une population à risque sur le plan psychologique et social[67],[3],[62].
Relations sociales
[modifier | modifier le code]Un domaine de fonctionnement préoccupant chez les enfants souffrant de maladies chroniques est la relation avec les pairs[68]. Les problèmes dans le fonctionnement social sont importants puisque les interactions sociales impactent le développement social, émotionnel et cognitif de l'enfant et de l'adolescent[69].
Des données issues de l'étude Childhood Cancer Survivors Study (étude longitudinale menée aux États-Unis et Canada) suggèrent des problèmes de comportement asociaux (associés à l'anxiété et la dépression) légèrement plus fréquents chez des survivants du cancer pédiatrique, lorsque ces adultes survivants sont comparés à leur fratrie[70].
Programmes d'intervention psycho-sociale, neuropsychologique ou psychologique pour les survivants de cancer pédiatriques et leur famille
[modifier | modifier le code]Les interventions pour soutenir les survivants et/ou leur famille sont diverses dans leurs méthodes et dans leurs objectifs. La psycho-oncologie ayant des objectifs variés, les interventions sont évaluées en fonction des objectifs souhaitables : comportements (arrêter de fumer, augmenter son activité physique, et autres comportement bénéfiques à la santé physique dans le long terme) ; le soutien psychologique et social (émotions, qualité de vie) ; la rééducation neurocognitive[51] ; le traitement des troubles de la sexualité et de l'infertilité[71]. De nombreuses interventions montrent de bons niveaux d'aide et d'efficacité, y compris des interventions à distance (par téléphone) appréciées des jeunes survivants en raison de leur accessibilité[51],[72].
Bon nombre de jeunes adultes et adolescents survivants du cancer n'utilisent pas les services psycho-sociaux à leur disposition bien qu'environ la moitié d'entre eux déclarent avoir besoin d'information, de conseil ou de soutien pratique et alors qu'une petite proportion d'entre eux montre des signes de détresse chronique, un an après leur diagnostic[73].
Des camps estivaux existent pour permettre aux enfants et adolescents atteints de cancer et d'autres maladies chroniques de se reposer et de se connecter avec d'autres jeunes. Certains de ces camps permettent la participation de la famille du patient. Plusieurs études suggèrent que la fréquentation de ces camps peut avoir des effets bénéfiques sur les enfants atteints de cancer et leurs familles. Par exemple, les adolescents peuvent se sentir de plus semblables aux pairs rencontrés au camp (par comparaison avec leurs pairs familiers), ce qui produire des sentiments plus forts d'acceptation sociale, d'estime de soi et moins de sentiments de solitude[74],[75]. Bien que des effets positifs soient démontrés sur plusieurs études, des chercheurs mettent en garde contre le fait qu'il ne s'agit pas véritablement de thérapies, puisque les effets à long terme ne sont pas suffisamment étudiés pour permettre de conclure sur ce point[75].
Soins palliatifs et soins de fin de vie
[modifier | modifier le code]Fonction des soins palliatifs pédiatriques
[modifier | modifier le code]À l'annonce du diagnostic, tous les enfants peuvent espérer que leur cancer sera soigné : les soins médicaux sont curatifs. Cependant, durant le traitement, le pronostic s'affine. Pour certains enfants, le cancer ne semble pas pouvoir être guéri, soit parce que la maladie ne répond pas aux traitements, soit parce qu'elle récidive après une période de rémission. Une transition s'opère alors des soins curatifs vers des soins palliatifs. Les soins palliatifs ont pour objectif thérapeutique, non plus de guérir, mais de prolonger la vie en « contrôlant » la maladie, tout en garantissant une qualité de vie optimum[76]. Bien que la maladie ne soit plus considérée comme curable, l'enfant ou l'adolescent peut vivre encore plusieurs mois, voire plusieurs années.
Les soins palliatifs incluent les soins de fin de vie (en) qui sont prodigués en phase terminale (en) de la maladie, dans les jours précédant le décès du malade. Les soins de fin de vie sont intenses et prennent également en compte les aspects psychologiques de la maladie, comme les délires, l'anxiété, la détresse[77].
Une équipe spécialisée et multidisciplinaire est responsable des soins palliatifs pédiatriques. Son rôle est d'informer les parents et enfants (selon leur âge) des options thérapeutiques (les pour et contre des options médicales), les informer ou expliquer les objectifs thérapeutiques qui sont différents de ceux de la phase de cure, de réduire la douleur et la détresse des enfants et de leur famille, de discuter de l'endroit où les soins seront donnés (à l'hôpital, au domicile)[3],[77].
L'enfant peut se voir proposer des essais cliniques de phase I. Ces essais cliniques ne visent pas à guérir la maladie mais peuvent éventuellement aider à ralentir sa progression et augmenter la durée de survie. Ces essais posent des problèmes éthiques particuliers[76] (voir détails ci-dessous).
Compréhension de la mort en fonction du développement
[modifier | modifier le code]En fonction du niveau de développement de l'enfant, de son âge, de sa maturité émotionnelle et cognitive, la compréhension de la mort diffère et la communication de l'adulte doit s'adapter[78],[79]. Même chez les jeunes enfants, il est préférable de parler de la mort et de l'expliquer dans des termes qu'il peut comprendre, plutôt que de ne pas communiquer sur le sujet, ce qui laisse l'enfant dans l'angoisse et augmente son sentiment de solitude[79],[80].
Fin de vie des adolescents et jeunes adultes
[modifier | modifier le code]Pour les enfants les plus mûrs, adolescents et jeunes adultes, des programmes de soins palliatifs spécifiques ont été développés pour répondre à leurs besoins spécifiques. Les objectifs de ces programmes sont d'aider les parents à prendre des décisions en les informant, de diminuer la détresse du patient et des parents, d'éviter les décisions menant à des regrets ultérieurs, et d'aider le patient à vivre et mourir dans la dignité et le respect[81],[82]. Ces programmes permettent de limiter l'isolement des jeunes patients qui peuvent parfois se sentir plus isolés et plus anxieux lorsque le sujet de la mort n'est pas abordé[82]. Un problème notable est que le sujet de la fin de vie étant très difficile à aborder sur le plan émotionnel, les familles ne savent souvent pas ce que les adolescents auraient souhaité. Ces discussions permettent ainsi aux familles de mieux connaître ce que leur enfant souhaite ou souhaitait. Elles permettent aux adolescents de mieux déléguer les décisions à leur famille lorsque cela devient nécessaire. Elles permettent aux patients et aux familles de mieux comprendre les limites des traitements médicaux (éviter les attentes irréalistes) et comprendre les événements médicaux majeurs précédant la mort[18].
En langue anglaise, les programmes Five Wishes (documenté dans le livret Voicing my Choices[83]), Respecting choices interview, et Lyon Family-Centered ACP Survey, suggèrent des sujets de discussions et donnent des informations sur les choix de fin de vie[18]. Le programme Five Wishes a été développé sur le modèle d'un programme pour adultes. Son principe est de faciliter les discussions sur la fin de vie en incluant cinq sujets principaux : le bien-être, les aménagements futurs, la spiritualité, les procurations et les décisions spécifiques sur le maintien en vie (en)[82],[18].
Application des connaissances en psycho-oncologie aux protocoles médicaux et questions éthiques
[modifier | modifier le code]Les psycho-oncologues sont impliqués dans les équipes plusidisciplinaires des services d'oncologie pédiatrique[4]. Dans ce contexte, ils peuvent jouer un rôle de conseil pour améliorer la compréhension des options médicales et en particulier, la compréhension des protocoles des études cliniques randomisées. Certaines études suggèrent qu'environ la moitié des parents ne comprennent pas le principe de la randomisation d'une étude ou de certains aspects du document de consentement éclairé que les patients ou leurs parents doivent signer pour intégrer une étude clinique[84]. Ce problème n'est pas spécifique au cancer et est observé dans les situations où l'étude clinique est proposée dans une situation médicale où le patient reçoit déjà des soins médicaux[85]. Les psycho-oncologues pédiatriques (ou psychologues pédiatriques) peuvent jouer un rôle pour aider les parents et les patients à mieux comprendre le pourquoi de la recherche clinique qui leur est proposée (entretiens non directifs, présentations de vidéos explicatives[86], par exemple).
Dans ce cadre, ils peuvent également aider à définir les bonnes pratiques cliniques et questions d'éthique médicale liées aux protocoles expérimentaux[76],[84],[87].
Notes et références
[modifier | modifier le code]Notes
[modifier | modifier le code]- (en) Cet article est partiellement ou en totalité issu de l’article de Wikipédia en anglais intitulé « Psycho-oncology » (voir la liste des auteurs).
Références
[modifier | modifier le code]- (en) Leslie L. Robison et Melissa M. Hudson, « Survivors of childhood and adolescent cancer: life-long risks and responsibilities », Nature Reviews Cancer, vol. 14, no 1, , p. 61–70 (ISSN 1474-175X, DOI 10.1038/nrc3634, lire en ligne, consulté le )
- (en) Jimmie C. Holland, « History of Psycho-Oncology: Overcoming Attitudinal and Conceptual Barriers », Psychosomatic medicine, 64e série, , p. 206-221 (lire en ligne, consulté le )
- Anne E. Kazak et Robert B. Noll, « The integration of psychology in pediatric oncology research and practice: collaboration to improve care and outcomes for children and families », The American Psychologist, vol. 70, no 2, , p. 146–158 (ISSN 1935-990X, PMID 25730721, DOI 10.1037/a0035695, lire en ligne, consulté le )
- Daniel Oppenheim et Sarah Dauchy, « La psycho‐oncologie et les tâches actuelles des psycho‐oncologues », Bulletin du Cancer, vol. 91, no 1, (ISSN 0007-4551, lire en ligne, consulté le )
- (en) S. Sultan, T. Leclair, É. Rondeau et W. Burns, « A systematic review on factors and consequences of parental distress as related to childhood cancer », European Journal of Cancer Care, vol. 25, no 4, , p. 616–637 (ISSN 0961-5423, PMID 26354003, PMCID PMC5049674, DOI 10.1111/ecc.12361, lire en ligne, consulté le )
- (en) Anne E. Kazak, Moriah Brier, Melissa A. Alderfer et Anne Reilly, « Screening for psychosocial risk in pediatric cancer », Pediatric Blood & Cancer, vol. 59, no 5, , p. 822–827 (ISSN 1545-5009, PMID 22492662, PMCID PMC3396795, DOI 10.1002/pbc.24166, lire en ligne, consulté le )
- (en) R. B. Noll et M. J. Kupst, « Commentary: The Psychological Impact of Pediatric Cancer Hardiness, the Exception or the Rule? », Journal of Pediatric Psychology, vol. 32, no 9, , p. 1089–1098 (ISSN 0146-8693, DOI 10.1093/jpepsy/jsm049, lire en ligne, consulté le )
- A. S. Masten, « Ordinary magic. Resilience processes in development », The American Psychologist, vol. 56, no 3, , p. 227–238 (ISSN 0003-066X, PMID 11315249, lire en ligne, consulté le )
- George A. Bonanno, « Loss, trauma, and human resilience: have we underestimated the human capacity to thrive after extremely aversive events? », The American Psychologist, vol. 59, no 1, , p. 20–28 (ISSN 0003-066X, PMID 14736317, DOI 10.1037/0003-066X.59.1.20, lire en ligne, consulté le )
- Anne E. Kazak, Stephanie Schneider, Stephen Didonato et Ahna L. H. Pai, « Family psychosocial risk screening guided by the Pediatric Psychosocial Preventative Health Model (PPPHM) using the Psychosocial Assessment Tool (PAT) », Acta Oncologica, vol. 54, no 5, , p. 574–580 (ISSN 0284-186X, DOI 10.3109/0284186X.2014.995774, lire en ligne, consulté le )
- (en) Kazak AE, Barakat LP, Ditaranto S et Biros D, « Screening for psychosocial risk at pediatric cancer diagnosis: the psychosocial assessment tool », Journal of pediatric hematology/oncology, vol. 33, no 4, (ISSN 1077-4114, DOI 10.1097/MPH.0b013e31820c3b52, lire en ligne, consulté le )
- Axelle Van Lander, « La détresse », Le Journal des psychologues, , p. 57–66 (lire en ligne, consulté le )
- (en) C. M. Jantien Vrijmoet-Wiersma, J. M. M. van Klink, A. M. Kolk et H. M. Koopman, « Assessment of Parental Psychological Stress in Pediatric Cancer: A Review », Journal of Pediatric Psychology, vol. 33, no 7, , p. 694–706 (ISSN 0146-8693, DOI 10.1093/jpepsy/jsn007, lire en ligne, consulté le )
- (en) Barry D. Bultz, Luzia Travado, Paul B. Jacobsen et Jane Turner, « 2014 President's plenary international psycho-oncology society: moving toward cancer care for the whole patient », Psycho-Oncology, vol. 24, no 12, , p. 1587–1593 (ISSN 1057-9249, DOI 10.1002/pon.3844, lire en ligne, consulté le )
- (en) « International Psycho-Oncology Society’s (IPOS) - Statement on Standards and Clinical Practice Guidelines in Cancer Care, July 2010 | World Psychiatric Association », sur www.wpanet.org (consulté le )
- (en) « NCCN - Distress Thermometer Scale », sur nccn.org, (consulté le )
- Céline Barbu, « La détresse, le 6e signe vital, quel outil pour la dépister ? », Bulletin Infirmier du Cancer, vol. 15, no 4, (ISSN 1628-2205, lire en ligne, consulté le )
- (en) Nicole Mavrides et Maryland Pao, « Updates in paediatric psycho-oncology », International Review of Psychiatry, vol. 26, no 1, , p. 63–73 (ISSN 0954-0261, DOI 10.3109/09540261.2013.870537, lire en ligne, consulté le )
- D Oppenheim et O Hartmann, « L'expérience du cancer des enfants illustrée par leurs dessins », Neuropsychiatrie de l'Enfance et de l'Adolescence, vol. 51, no 1, , p. 5–13 (DOI 10.1016/S0222-9617(02)00003-X, lire en ligne, consulté le )
- (en) N. Jurbergs, A. Long, L. Ticona et S. Phipps, « Symptoms of Posttraumatic Stress in Parents of Children with Cancer: Are they Elevated Relative to Parents of Healthy Children? », Journal of Pediatric Psychology, vol. 34, no 1, , p. 4–13 (ISSN 0146-8693, PMID 18073235, PMCID PMC2638717, DOI 10.1093/jpepsy/jsm119, lire en ligne, consulté le )
- Nancy Q. Zhong, « Professor Olle Jane Sahler: training mothers to manage cancer-related problems in children », Translational Pediatrics, vol. 2, no 4, , p. 202–204 (ISSN 2224-4344, PMID 26835315, PMCID PMC4729080, DOI 10.3978/j.issn.2224-4336.2013.10.04, lire en ligne, consulté le )
- Olle Jane Z. Sahler, Michael J. Dolgin, Sean Phipps et Diane L. Fairclough, « Specificity of Problem-Solving Skills Training in Mothers of Children Newly Diagnosed With Cancer: Results of a Multisite Randomized Clinical Trial », Journal of Clinical Oncology, vol. 31, no 10, , p. 1329–1335 (ISSN 0732-183X, PMID 23358975, PMCID PMC3607672, DOI 10.1200/JCO.2011.39.1870, lire en ligne, consulté le )
- (en) A. E. Kazak, « Posttraumatic Stress Disorder (PTSD) and Posttraumatic Stress Symptoms (PTSS) in Families of Adolescent Childhood Cancer Survivors », Journal of Pediatric Psychology, vol. 29, no 3, , p. 211–219 (ISSN 0146-8693, DOI 10.1093/jpepsy/jsh022, lire en ligne, consulté le )
- (en) Abby R. Rosenberg, Joyce P. Yi-Frazier, Lauren Eaton et Claire Wharton, « Promoting Resilience in Stress Management: A Pilot Study of a Novel Resilience-Promoting Intervention for Adolescents and Young Adults With Serious Illness », Journal of Pediatric Psychology, vol. 40, no 9, , p. 992–999 (ISSN 0146-8693, PMID 25678533, PMCID PMC4580756, DOI 10.1093/jpepsy/jsv004, lire en ligne, consulté le )
- (en) Eleni Kazantzaki, Lefteris Koumakis, Haridimos Kondylakis et Chiara Renzi, EMBEC & NBC 2017, Springer, Singapore, (DOI 10.1007/978-981-10-5122-7_8, lire en ligne), p. 29–32
- Greer, B. 1994 Psycho-oncology, its aims, achievements and future tasks: Psychooncology
- (en) David R. Patterson et Mark P. Jensen, « Hypnosis and clinical pain », Psychological Bulletin, vol. 129, no 4, , p. 495–521 (ISSN 0033-2909, PMID 12848218, lire en ligne, consulté le )
- (en) L. Zeltzer, S. LeBaron et P. M. Zeltzer, « The effectiveness of behavioral intervention for reduction of nausea and vomiting in children and adolescents receiving chemotherapy », Journal of Clinical Oncology: Official Journal of the American Society of Clinical Oncology, vol. 2, no 6, , p. 683–690 (ISSN 0732-183X, PMID 6726307, DOI 10.1200/JCO.1984.2.6.683, lire en ligne, consulté le ).
- (en) Lindsey L. Cohen, « Behavioral Approaches to Anxiety and Pain Management for Pediatric Venous Access », Pediatrics, vol. 122, no Supplement 3, , S134–S139 (ISSN 0031-4005, DOI 10.1542/peds.2008-1055f, lire en ligne, consulté le )
- (en) Charles Kamen, Mohamedtaki A. Tejani, Kavita Chandwani et Michelle Janelsins, « Anticipatory nausea and vomiting due to chemotherapy », European Journal of Pharmacology, vol. 722, , p. 172–179 (ISSN 0014-2999, PMID 24157982, PMCID PMC3880638, DOI 10.1016/j.ejphar.2013.09.071, lire en ligne, consulté le )
- (en) L. Lee Dupuis, Joseph A. Roscoe, Ian Olver et Matti Aapro, « 2016 updated MASCC/ESMO consensus recommendations: Anticipatory nausea and vomiting in children and adults receiving chemotherapy », Supportive Care in Cancer, vol. 25, no 1, , p. 317–321 (ISSN 0941-4355, DOI 10.1007/s00520-016-3330-z, lire en ligne, consulté le )
- (en) European Society of Medical Oncology (ESMO), « Clinical Practice Guidelines: Supportive Care », sur esmo.org, (consulté le )
- (en) L. Lee Dupuis, Paula D. Robinson, Sabrina Boodhan et Mark Holdsworth, « Guideline for the prevention and treatment of anticipatory nausea and vomiting due to chemotherapy in pediatric cancer patients », Pediatric Blood & Cancer, vol. 61, no 8, , p. 1506–1512 (ISSN 1545-5009, DOI 10.1002/pbc.25063, lire en ligne, consulté le )
- L. Zeltzer, S. LeBaron et P. M. Zeltzer, « The effectiveness of behavioral intervention for reduction of nausea and vomiting in children and adolescents receiving chemotherapy », Journal of Clinical Oncology: Official Journal of the American Society of Clinical Oncology, vol. 2, no 6, , p. 683–690 (ISSN 0732-183X, PMID 6726307, DOI 10.1200/JCO.1984.2.6.683, lire en ligne, consulté le )
- (en) Neel S. Iyer, Lyn M. Balsamo, Michael B. Bracken et Nina S. Kadan-Lottick, « Chemotherapy-only treatment effects on long-term neurocognitive functioning in childhood ALL survivors: a review and meta-analysis », Blood, vol. 126, no 3, , p. 346–353 (ISSN 0006-4971 et 1528-0020, PMID 26048910, DOI 10.1182/blood-2015-02-627414, lire en ligne, consulté le )
- Jacinthe Bonneau, Karyn Dugas, Aurélien Louis et Laëtitia Morel, « Scolarité et devenir social après un cancer dans l’enfance », Bulletin du Cancer, suivi à long terme des adultes ayant été traités dans l'enfance pour un cancer, vol. 102, no 7, , p. 691–697 (DOI 10.1016/j.bulcan.2015.03.010, lire en ligne, consulté le )
- (en) Rowland JH, Glidewell OJ, Sibley RF et Holland JC, « Effects of different forms of central nervous system prophylaxis on neuropsychologic function in childhood leukemia. », Journal of clinical oncology : official journal of the American Society of Clinical Oncology, vol. 2, no 12, (ISSN 0732-183X, DOI 10.1200/JCO.1984.2.12.1327, lire en ligne, consulté le )
- (en) Zając-Spychała O et Wachowiak J, « [Late sequelae of central nervous system prophylaxis in children with acute lymphoblastic leukemia: high doses of intravenous methotrexate versus radiotherapy of the central nervous system--review of literature]. », Medycyna wieku rozwojowego, vol. 16, no 2, (lire en ligne, consulté le )
- Katie Olson et Stephen A. Sands, « Cognitive training programs for childhood cancer patients and survivors: A critical review and future directions », Child Neuropsychology, vol. 22, no 5, , p. 509–536 (ISSN 0929-7049, PMID 26070928, DOI 10.1080/09297049.2015.1049941, lire en ligne, consulté le )
- (en) Butler RW, Copeland DR, Fairclough DL et Mulhern RK, « A multicenter, randomized clinical trial of a cognitive remediation program for childhood survivors of a pediatric malignancy. », Journal of consulting and clinical psychology, vol. 76, no 3, (ISSN 0022-006X, PMID 18540731, PMCID PMC2827251, DOI 10.1037/0022-006X.76.3.367, lire en ligne, consulté le )
- Robert W. Butler et Donna R. Copeland, « Attentional processes and their remediation in children treated for cancer: A literature review and the development of a therapeutic approach », Journal of the International Neuropsychological Society, vol. 8, no 1, , p. 115–124 (ISSN 1469-7661 et 1355-6177, DOI 10.1017/S1355617701020112, lire en ligne, consulté le )
- Camille Pouchepadass, Audrey Longaud-Valès, Christelle Dufour et Anne-Laure Domer, « Programme intégré de réhabilitation précoce pour les enfants traités pour une tumeur cérébrale », Innovations & Thérapeutiques en Oncologie, vol. 2, no 3, (ISSN 2431-3203, DOI 10.1684/ito.2016.0044, lire en ligne, consulté le )
- (en) Kristina K. Hardy, Victoria W. Willard, Taryn M. Allen et Melanie J. Bonner, « Working memory training in survivors of pediatric cancer: a randomized pilot study », Psycho-Oncology, vol. 22, no 8, , p. 1856–1865 (ISSN 1099-1611, PMID 23203754, PMCID PMC4131851, DOI 10.1002/pon.3222, lire en ligne, consulté le )
- E. Desandes, C. Berger, J. Kanold et I. Tron, « Prise en charge et survie des adolescents atteints de cancer en France », Revue d'Oncologie Hématologie Pédiatrique, vol. 5, no 2, , p. 67–75 (DOI 10.1016/j.oncohp.2017.05.002, lire en ligne, consulté le )
- Helen M. Parsons, Linda C. Harlan, Nita L. Seibel et Jennifer L. Stevens, « Clinical Trial Participation and Time to Treatment Among Adolescents and Young Adults With Cancer: Does Age at Diagnosis or Insurance Make a Difference? », Journal of Clinical Oncology, vol. 29, no 30, , p. 4045–4053 (ISSN 0732-183X, PMID 21931022, PMCID PMC3209697, DOI 10.1200/JCO.2011.36.2954, lire en ligne, consulté le )
- V. Grèze, F. Chambon, F. Isfan et B. Pereira, « Épidémiologie et parcours de soins des adolescents de 15 à 19ans atteints de cancers diagnostiqués en Auvergne entre 2008 et 2013 », Revue d'Oncologie Hématologie Pédiatrique, vol. 3, no 3, , p. 125–133 (DOI 10.1016/j.oncohp.2015.06.004, lire en ligne, consulté le )
- « Bulletin Officiel no 2004-19 », sur solidarites-sante.gouv.fr (consulté le )
- « Bulletin Officiel no 2004-52 », sur solidarites-sante.gouv.fr (consulté le )
- « SANT4 - Bulletin Officiel no 2005-3 : Annonce no 34 », sur solidarites-sante.gouv.fr (consulté le )
- National: Ries LAG, Eisner MP, Kosary CL, Hankey BF, Miller BA, Clegg L, Mariotto A, Feuer EJ, Edwards BK (eds).
- (en) Moriah J. Brier, Lisa A. Schwartz et Anne E. Kazak, « Psychosocial, health-promotion, and neurocognitive interventions for survivors of childhood cancer: A systematic review. », Health Psychology, vol. 34, no 2, , p. 130–148 (ISSN 0278-6133, DOI 10.1037/hea0000119, lire en ligne, consulté le )
- (en) Kevin C. Oeffinger, Paul C. Nathan et Leontien C.M. Kremer, « Challenges After Curative Treatment for Childhood Cancer and Long-Term Follow up of Survivors », Hematology/Oncology Clinics of North America, vol. 24, no 1, , p. 129–149 (ISSN 0889-8588, DOI 10.1016/j.hoc.2009.11.013, lire en ligne, consulté le )
- (en) Lisa Ljungman, Martin Cernvall, Helena Grönqvist et Brjánn Ljótsson, « Long-Term Positive and Negative Psychological Late Effects for Parents of Childhood Cancer Survivors: A Systematic Review », PLoS ONE, vol. 9, no 7, (ISSN 1932-6203, DOI 10.1371/journal.pone.0103340, lire en ligne, consulté le )
- (en) Gabriele Calaminus et Gwendoline Kiebert, « Studies on health-related quality of life in childhood cancer in the European setting: An overview », International Journal of Cancer, vol. 83, no S12, , p. 83–86 (ISSN 1097-0215, DOI 10.1002/(SICI)1097-0215(1999)83:12+3.0.CO;2-V, lire en ligne, consulté le )
- (en) Lasse Wegener Lund, Kjeld Schmiegelow, Catherine Rechnitzer et Christoffer Johansen, « A systematic review of studies on psychosocial late effects of childhood cancer: Structures of society and methodological pitfalls may challenge the conclusions », Pediatric Blood & Cancer, vol. 56, no 4, , p. 532–543 (ISSN 1545-5009, DOI 10.1002/pbc.22883, lire en ligne, consulté le )
- (en) T M Brinkman, L Zhu, L K Zeltzer et C J Recklitis, « Longitudinal patterns of psychological distress in adult survivors of childhood cancer », British Journal of Cancer, vol. 109, no 5, , p. 1373–1381 (ISSN 1532-1827, DOI 10.1038/bjc.2013.428, lire en ligne, consulté le )
- Sean Phipps, James L. Klosky, Alanna Long et Melissa M. Hudson, « Posttraumatic Stress and Psychological Growth in Children With Cancer: Has the Traumatic Impact of Cancer Been Overestimated? », Journal of Clinical Oncology, vol. 32, no 7, , p. 641–646 (ISSN 0732-183X, DOI 10.1200/JCO.2013.49.8212, lire en ligne, consulté le )
- (en) Leah Ellenberg, Qi Liu, Gerard Gioia et Yutaka Yasui, « Neurocognitive status in long-term survivors of childhood CNS malignancies: A report from the Childhood Cancer Survivor Study. », Neuropsychology, vol. 23, no 6, , p. 705–717 (ISSN 0894-4105, DOI 10.1037/a0016674, lire en ligne, consulté le )
- (en) Mulhern RK, Palmer SL, Reddick WE et Glass JO, « Risks of young age for selected neurocognitive deficits in medulloblastoma are associated with white matter loss. », Journal of clinical oncology : official journal of the American Society of Clinical Oncology, vol. 19, no 2, (ISSN 1527-7755, DOI 10.1200/JCO.2001.19.2.472, lire en ligne, consulté le )
- Alain Ronson, « Stress et charge allostatique : perspectives en psycho-oncologie », Bulletin du cancer, vol. 93, no 3, (ISSN 0007-4551, lire en ligne, consulté le )
- (en) L. P. Barakat, « Posttraumatic Growth in Adolescent Survivors of Cancer and Their Mothers and Fathers », Journal of Pediatric Psychology, vol. 31, no 4, , p. 413–419 (ISSN 0146-8693, DOI 10.1093/jpepsy/jsj058, lire en ligne, consulté le )
- Sylvie Jutras, « Les bénéfices associés à l'expérience du cancer pédiatrique. Le point de vue d'enfants, d'adultes guéris et de parents, Résumé, Abstract », Les Cahiers Internationaux de Psychologie Sociale, vol. Numéro 93, no 1, , p. 159–180 (ISSN 0777-0707, lire en ligne, consulté le )
- Lyndel K. Shand, Sean Cowlishaw, Joanne E. Brooker et Sue Burney, « Correlates of post-traumatic stress symptoms and growth in cancer patients: a systematic review and meta-analysis », Psycho-Oncology, vol. 24, no 6, , p. 624–634 (DOI 10.1002/pon.3719, lire en ligne)
- (en) E Mattsson, A Ringnér, G Ljungman et L von Essen, « Positive and negative consequences with regard to cancer during adolescence. Experiences two years after diagnosis », Psycho-Oncology, vol. 16, no 11, , p. 1003–1009 (ISSN 1057-9249, DOI 10.1002/pon.1162, lire en ligne, consulté le )
- J. E. Van Dongen-Melman, F. J. Van Zuuren et F. C. Verhulst, « Experiences of parents of childhood cancer survivors: a qualitative analysis », Patient Education and Counseling, vol. 34, no 3, , p. 185–200 (ISSN 0738-3991, PMID 9791523, lire en ligne, consulté le )
- (en) Jeanette E. W. M. Van Dongen-Melman, Jean F. A. Pruyn, Astrid De Groot et Hans M. Koot, « Late Psychosocial Consequences for Parents of Children Who Survived Cancer », Journal of Pediatric Psychology, vol. 20, no 5, , p. 567–586 (ISSN 0146-8693, DOI 10.1093/jpepsy/20.5.567, lire en ligne, consulté le )
- (en) J. E. W. M. Van Dongen-Melman et J. a. R. Sanders-Woudstra, « Psychosocial Aspects of Childhood Cancer: A Review of the Literature* », Journal of Child Psychology and Psychiatry, vol. 27, no 2, , p. 145–180 (ISSN 1469-7610, DOI 10.1111/j.1469-7610.1986.tb02328.x, lire en ligne, consulté le )
- Reiter-Purtill, J., & Noll, R. B. (2003). Peer Relationships of Children with Chronic Illness. In M. C. Roberts (Ed.), Handbook of pediatric psychology (pp. 176-197). New York: Guilford Press.
- Newcomb, A. F. & Bagwell, C. (1996) ‘The developmental significance of children’s friendship relations’, in W.M. Bukowski, A. F. Newcomb & W. W. Hartup (eds), The company they keep: Friendship in childhood and adolescence, p. 289–321.
- (en) Schultz KA, Ness KK, Whitton J et Recklitis C, « Behavioral and social outcomes in adolescent survivors of childhood cancer: a report from the childhood cancer survivor study. », Journal of clinical oncology : official journal of the American Society of Clinical Oncology, vol. 25, no 24, (ISSN 0732-183X, DOI 10.1200/JCO.2006.09.2486, lire en ligne, consulté le )
- Shari Goldfarb, John Mulhall, Christian Nelson et Joanne Kelvin, « Sexual and Reproductive Health in Cancer Survivors », Seminars in Oncology, the Science of Survivorship: Moving From Risk to Risk Reduction, vol. 40, no 6, , p. 726–744 (DOI 10.1053/j.seminoncol.2013.09.002, lire en ligne, consulté le )
- (en) Carolyn Rabin, Norah Simpson, Kathleen Morrow et Bernardine Pinto, « Intervention Format and Delivery Preferences Among Young Adult Cancer Survivors », International Journal of Behavioral Medicine, vol. 20, no 2, , p. 304–310 (ISSN 1070-5503, DOI 10.1007/s12529-012-9227-4, lire en ligne, consulté le )
- (en) Brad J. Zebrack, Virginia Corbett, Leanne Embry et Christine Aguilar, « Psychological distress and unsatisfied need for psychosocial support in adolescent and young adult cancer patients during the first year following diagnosis », Psycho-Oncology, vol. 23, no 11, , p. 1267–1275 (ISSN 1057-9249, DOI 10.1002/pon.3533, lire en ligne, consulté le )
- Lisa J. Meltzer et Mary T. Rourke, « Oncology Summer Camp: Benefits of Social Comparison », Children's Health Care, vol. 34, no 4, , p. 305–314 (ISSN 0273-9615, DOI 10.1207/s15326888chc3404_5, lire en ligne, consulté le ).
- (en) F. J. Moola, G. E. J. Faulkner, L. White et J. A. Kirsh, « The psychological and social impact of camp for children with chronic illnesses: a systematic review update », Child: Care, Health and Development, vol. 40, no 5, , p. 615–631 (ISSN 1365-2214, DOI 10.1111/cch.12114, lire en ligne, consulté le ).
- D. Davous, F. Doz et M. Heard, « Fin de vie de l'enfant et recherche clinique en cancérologie pédiatrique », Archives de Pédiatrie, vol. 14, no 3, , p. 274–278 (DOI 10.1016/j.arcped.2006.11.020, lire en ligne)
- M Duval et C Wood, « Traitement des symptômes non douloureux chez l’enfant en fin de vie », Archives de Pédiatrie, vol. 9, no 11, , p. 1173–1178 (DOI 10.1016/S0929-693X(02)00079-9, lire en ligne, consulté le )
- « Comment parler avec l'enfant de la maladie et de la mort ? », sur Soin-palliatif, (consulté en ).
- Masson, J., Mort, mais pas dans mon cœur : Guider un jeune en deuil, Éditions Logiques., .
- « Comment parler avec l’enfant de la maladie et de la mort ? | Centre National Fin de Vie Soins Palliatifs », sur www.spfv.fr (consulté le )
- (en) Lori Wiener, Meaghann Shaw Weaver, Cynthia J Bell et Ursula M Sansom-Daly, « Threading the cloak: palliative care education for care providers of adolescents and young adults with cancer », Clinical oncology in adolescents and young adults, vol. 5, , p. 1–18 (ISSN 2230-2263, PMID 25750863, PMCID PMC4350148, DOI 10.2147/COAYA.S49176, lire en ligne, consulté le )
- (en) Lori Wiener, Sima Zadeh, Haven Battles et Kristin Baird, « Allowing Adolescents and Young Adults to Plan Their End-of-Life Care », Pediatrics, , peds.2012–0663 (ISSN 0031-4005 et 1098-4275, PMID 23045560, DOI 10.1542/peds.2012-0663, lire en ligne, consulté le )
- (en) « Aging with Dignitiy - Pediatric documents », sur agingwithdignity.org, (consulté en )
- (en) Eric Kodish, « Communication of Randomization in Childhood Leukemia Trials », JAMA, vol. 291, no 4, (ISSN 0098-7484, DOI 10.1001/jama.291.4.470, lire en ligne, consulté le )
- Philippe Amiel, « Enquête sur les pratiques d’information et de recueil du consentement dans la recherche biomédicale : consentir, mais à quoi ? », Revue française des affaires sociales, , p. 217-234 (lire en ligne)
- (en) Rebecca A. Hazen, Michelle Eder, Dennis Drotar et Steve Zyzanski, « A feasibility trial of a video intervention to improve informed consent for parents of children with leukemia », Pediatric Blood & Cancer, vol. 55, no 1, , p. 113–118 (ISSN 1545-5017, DOI 10.1002/pbc.22411, lire en ligne, consulté le )
- Melissa K. Cousino, Stephen J. Zyzanski, Amy D. Yamokoski et Rebecca A. Hazen, « Communicating and Understanding the Purpose of Pediatric Phase I Cancer Trials », Journal of Clinical Oncology, vol. 30, no 35, , p. 4367–4372 (ISSN 0732-183X, PMID 23071225, PMCID PMC3515769, DOI 10.1200/JCO.2012.42.3004, lire en ligne, consulté le )
Bibliographie
[modifier | modifier le code]- Daniel Oppenheim, Cancer : comment aider l'enfant et ses parents, Bruxelles, De Boek, , 227 p. (ISBN 978-2-8041-6824-7, lire en ligne)
- Danièle Sommelet, Jacqueline Clavel et Brigitte Lacour, Epidémiologie des cancers de l'enfant, Springer Science & Business Media, , 361 p. (ISBN 978-2-287-78337-1)
Voir aussi
[modifier | modifier le code]Articles connexes
[modifier | modifier le code]- Children's oncology group (en)
- Deuil chez l'enfant et l'adolescent
- Journée internationale du cancer de l'enfant
- Résilience
Liens externes
[modifier | modifier le code]- (en) « Psycho-oncology (UK) Information and Help », sur le site de l'oncologie psychosociale au Royaume-Uni, (consulté le ).
- (en) « About International Psycho-Oncology Society (IPOS) », sur le site de International Psycho-Oncology Society (IPOS) (consulté le ).
- (en) « Guides à l'attention des enfants et adolescents survivant au cancer (documentations disponibles en anglais, espagnol, et parfois en français). », sur le site survivorshipguidelines, Children's Oncology Group, (consulté le ).
