Актиномикоз
 Из Википедии, бесплатной энциклопедии
Из Википедии, бесплатной энциклопедии
| Actinomycosis | |
|---|---|
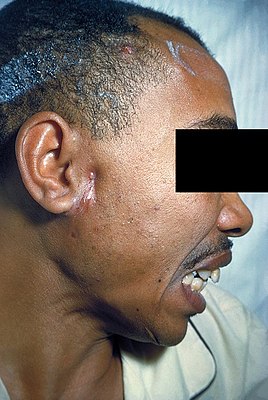 Больной с актиномикозом лица. | |
| МКБ-11 | 1C10 |
| МКБ-10 | A42 |
| МКБ-10-КМ | A42, A42.9, A42.1, A42.8, A42.0, A42.2 и A42.7 |
| МКБ-9 | 039 |
| МКБ-9-КМ | 039[1][2] и 039.9[1][2] |
| DiseasesDB | 145 |
| MedlinePlus | 000599 |
| eMedicine | med/31 |
| MeSH | D000196 |
Актиномикоз (новолат. actinomycosis; от др.-греч. ἀκτίς — луч и μύκης — гриб; син. болезнь лучистогрибковая) — хроническое инфекционное заболевание животных и человека из группы псевдомикозы, характеризующееся образованием гранулёматозных очагов — актиномиком, в различных тканях и органах. Актиномикоз животных распространён во всех странах мира[3].
Этиология
[править | править код]Основной возбудитель патологии — анаэробный микроорганизм рода Actinomyces., относящийся к обширному ряду актиномицетов (лат. Actinomyces)[3]. В гранулёматозных тканях и экссудатах обнаруживается в виде мелких серых зерен, называемых друзами, размеры которых в зависимости от возраста колоний составляют 20 — 250 мкм; средний размер друз 60 — 80 мкм. Цвет друз серый или желтоватый. При актиномикозных поражениях друзы наблюдаются не всегда.
Возбудитель актиномикоза чувствителен к высокой температуре; при нагревании до 70 — 80 °С погибает в течение 5 мин. Актиномицеты устойчивы к высушиванию; низкая температура консервирует их на 1-2 года. За 5-7 мин убивает актиномицеты 3%-ный раствор формалина.
Актиномикоз человека
[править | править код]Заболевание встречается во всем мире, как правило, спорадически. Чаще заболевают мужчины, преимущественно жители городов.
Инкубационный период составляет 2-3 недели, но может быть продолжительностью и несколько месяцев. Актиномикоз может протекать остро или перейти в хроническую форму с периодическими обострениями. При каждой форме характерно развитие плотного малоболезненного отёка, который в дальнейшем размягчается и образует свищ. Подкожно-подмышечная форма может сопровождаться повышением температуры тела до 38 °С, головной болью, общим недомоганием. Поражение бронхов протекает по типу гнойного бронхита, поражение лёгких — как пневмония; возможно возникновение абсцесса легкого. Абдоминальная форма чаще проявляется образованием очага поражения в кишечнике и сопровождается болями, повышением температуры тела, нарушениями функций пищеварительного тракта, признаками раздражения брюшины. Возможно поражение других органов и тканей: полости носа и носоглотки, щитовидной железы, почек и др. Иногда наблюдается распространение возбудителя с кровью, в результате чего развивается генерализованный актиномикоз, клиническая картина которого напоминает сепсис.
Профилактические мероприятия: своевременное лечение очагов инфекции, общее повышение резистентности организма. Меры иммунопрофилактики не разработаны.
Актиномикоз животных
[править | править код]Заболеванию подвержены как дикие, так и домашние животные[4]. Интересна история изучения актиномикоза. Болезнь известна очень давно. Специалисты обнаружили характерные для актиномикоза изменения в окаменелых челюстных костях носорога, жившего в третичном периоде. Как самостоятельная болезнь животных актиномикоз выделен более 100 лет назад и описан в различных ветеринарных руководствах. В 1878 г. итальянский учёный Себастьяно Ривольта (1832—1893) описал грибок как вероятный возбудитель заболевания крупного рогатого скота и назвал его дискомицетом. Позднее в Германии Боллингер и другие учёные обнаружили своеобразный «лучистый» гриб в опухоли, извлечённой из челюсти крупного рогатого скота, и назвали его актиномицетом, а болезнь — актиномикозом[5]. В 1878 г. были описаны два случая актиномикоза человека (в Германии). В 1934 г. С. Ф. Дмитриев установил родство двух основных форм гриба — аэроба и анаэроба — и возможность перехода одного в другой под воздействием условий внешней среды.
К актиномикозу восприимчивы крупный рогатый скот, реже — свиньи, овцы, козы и лошади. Болезнь регистрируется в течение всего года. Чаще она возникает в стойловый период при кормлении животных сухими кормами, а также осенью при выпасах на стерне, когда не исключены повреждения слизистой оболочки ротовой полости.
3аражение актиномикозом происходит с внедрением свободноживущего актиномицета в организм животного, а также грибков, населяющих ротовую полость и желудочно-кишечный тракт. Чаще всего болезнетворная бактерия попадает в ткани тела животного через повреждения слизистой оболочки или кожного покрова остями или соломой злаков во время еды. Возможно и аэрогенное заражение, что подтверждается первичным актиномикозом лёгких.
После того как актиномицет проник в организм, он вызывает в месте проникновения воспалительный процесс с последующим образованием гранулемы. В центре гранулемы, среди молодой грануляционной ткани, развивается некробиотический процесс, появляются размягчённые серые или желтоватые фокусы. В их слизисто-гнойном содержимом лежат друзы грибка, дегенеративные, жироперерождённые эпителиоидные и гигантские клетки, а по периферии некротического фокуса располагаются плазматические клетки, гистиоциты и фибробласты.[6] Дальнейшее развитие процесса приводит к тяжёлым поражениям органов и тканей, что резко отражается на жизнедеятельности организма и возможностях использования животного для пищевых целей.
Актиномикоз чаще развивается на фоне гнойных воспалительных заболеваний, травм, при снижении клеточных реакций иммунитета и дисбалансе различных его показателей.
Для профилактики заболевания не стоит пасти животных на низких заболоченных пастбищах, а также скармливать им без предварительной подготовки сухой, грубый корм. Больных животных необходимо изолировать Это предупреждает загрязнение гноем окружающих предметов и инфицирование ран или ссадин здоровых животных. Надо строго соблюдать надлежащие условия содержания, кормления животных и уход за ними.[6]
Для лечения применяют оперативный метод в сочетании с антибиотикотерапией. Оперативное вмешательство должно быть по возможности радикальным, обеспечивающим экстирпацию актиномикомы в пределах здоровых тканей, без загрязнения операционной раны актиномицетами.[7]
Лечение
[править | править код]В разделе не хватает ссылок на источники (см. рекомендации по поиску). |
Необходим длительный курс антимикробной терапии и высокие дозы препаратов. Лечение подбирают индивидуально, однако в тяжёлых случаях рекомендуется бензилпенициллин, 18-24 млн ед/сут в/в на протяжении 2-6 нед, с последующим приёмом внутрь феноксиметилпенициллина или амоксициллина в течение 6-12 мес. В более лёгких случаях, в частности при шейно-челюстно-лицевом актиномикозе, достаточно менее интенсивного лечения. Если антимикробную терапию продолжают некоторое время после исчезновения симптоматики, риск рецидива (одной из характерных черт этой инфекции) удаётся свести к минимуму. При аллергии к пенициллинам обычно используют тетрациклин, эритромицин, миноциклин или клиндамицин; иногда годятся цефалоспорины первого поколения. Из новых антимикробных средств, по-видимому, эффективны имипенем/циластатин и цефтриаксон. Метронидазол и аминогликозиды не используют.
Примечания
[править | править код]- ↑ 1 2 Disease Ontology (англ.) — 2016.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29 — 2018-06-29 — 2018.
- ↑ 1 2 Проф. А. И. Арутюнов, кандидат медицинских наук Н. Я. Васин и В. Л. Анзимиров. Справочник по клинической хирургии / Проф. В.И. Стручкова. — Москва: Медицина, 1967. — С. 234. — 520 с. — 100 000 экз.
- ↑ Актиномикоз. Дата обращения: 30 января 2019. Архивировано 30 января 2019 года.
- ↑ Боллингер, Отто // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- ↑ 1 2 Р.Ф.Сосов и др. Эпизоотология. — М.: Колос, 1969. — 400 с.
- ↑ С.В.Тимофеев и др. Общая хирургия животных. — Зоомедлит, 2007. — 687 с.
Литература
[править | править код]- Актиномикоз // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- Актиномикоз — статья из Большой советской энциклопедии.