تومور مغزی

| تومور مغزی | |
|---|---|
| نامهای دیگر | Intracranial neoplasm, brain tumour |
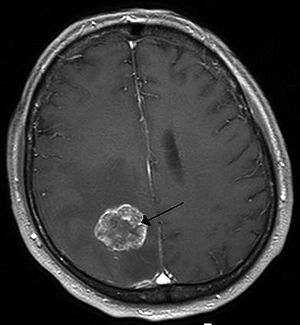 | |
| متاستاز مغز در راست نیمکرههای مغز از سرطان ریه, shown on تصویرسازی تشدید مغناطیسی | |
| تخصص | جراحی مغز و اعصاب، سرطانشناسی |
| نشانهها | Vary depending on the part of the brain involved, سردردs, seizures, problem with بینایی، بالا آوردن، شناخت changes |
| گونهها | Malignant, benign |
| علت | Usually unknown |
| عوامل خطر | نوروفیبروماتوز, exposure to وینیل کلرید، ویروس اپشتین–بار، تابش یوننده |
| روش تشخیص | سیتی اسکن، تصویرسازی تشدید مغناطیسی، بافتبرداری |
| درمان | جراحی، پرتودرمانی، شیمیدرمانی |
| دارو | Anticonvulsants, دگزامتازون، فوروزماید |
| پیشآگهی | Average five-year survival rate 33% (US) |
| فراوانی | 1.2 million nervous system cancers (2015) |
| مرگها | 229,000 (2015) |
| طبقهبندی و منابع بیرونی | |
تومور مغزی یک تودهٔ غیرطبیعی در مغز است که بنا به ماهیت سلولهای تشکیل دهنده، میتواند خوشخیم یا بدخیم باشد. منشأ تومور شاید از بافتمغز باشد یا از محل دیگری به مغز منتشر شود یا اصطلاحاً متاستاز ایجاد شود. تومور مغزی به عبارت دیگر نوعی نئوپلاسم داخلجمجمهای سخت و تو پُر، یا یک تومور (رشد غیرطبیعی سلولی)، در داخل مغز یا کانال مرکزی نخاع است.
تومورهای مغزی، تمامی تومورهای داخل جمجمه یا تومورهای درون کانال مرکزی نخاع را دربرمیگیرند. این تومورها، از طریق تقسیم سلولی کنترل نشده و غیرطبیعی ایجاد میشوند، و بهطور معمول یا در خود مغز (شامل: نورونها، سلولهای گلیال (آستروسیتها، اولیگودندروسیتها، سلولهای اپندیمال، سلولهای تولیدکننده میلین شوان)، بافت لنفاوی، عروق خونی)، یا در اعصاب جمجمهای، پرده مغزی (مننژ)، جمجمه، هیپوفیز و غده صنوبری ایجاد میشوند. همچنین این تومورها میتوانند حاصل گسترش بدخیمیهایی باشند که در درجه نخست سایر ارگانها را درگیر کرده بودهاند، که در این حالت بدان تومور دارای متاستاز یا متاستاتیک گفته میشود.
هرچند هرگونه تومور مغزی به خاطر ماهیت تهاجمی و منتشر شوندهٔ خود در فضای محدود جمجمهای، بهطور ذاتی، جدی و تهدیدکننده زندگی بهشمار میرود، اما تومورهای مغزی (حتی انواع بدخیم آنها) همواره کشنده و مرگبار بهشمار نمیآیند. تومورهای مغزی یا تومورهای داخل جمجمهای میتوانند ماهیت سرطانی (بدخیم) یا غیر سرطانی (خوشخیم) داشته باشند؛ با این حال، تعریف نئوپلاسم بدخیم یا خوشخیم در مغز، متفاوت از تعاریفی است که بهطور معمول در دیگر انواع تومورهای سرطانی یا غیر سرطانی درگیرکنندهٔ سایر نقاط بدن مورد استفاده قرار میگیرند.
میزان تهدیدکنندگی یک تومور، بستگی به ترکیبی از مجموعه عوامل مختلف، همچون: نوع تومور، محل و اندازه تومور و نحوهٔ گسترش و توسعه آن است. از آنجا که مغز بهطور کامل توسط جمجمه پوشانیده شدهاست، تشخیص سریع و زودرس تومور مغزی، تنها در صورتیکه ابزار پاراکلینیکی و وسایل تشخیصی مناسبی که وضعیت حفره داخل جمجمه را به خوبی مشخص میسازند، در دسترس باشند و به سرعت به کار گرفته شوند. اما بهطور معمول، تشخیص تومور مغزی، در مراحل پیشرفته بیماری و هنگامی رخ میدهد که وجود تومور موجب بروز علائم و نشانههای غیرقابل توضیحی در بیمار شدهاست.
طبقهبندی تومورهای مغزی
[ویرایش]تقسیمات مختلفی برای تومورهای مغزی وجود دارد
یکی از تقسیمبندیها بر اساس ویژگیهای سلولی تومور میباشد که شامل تومورهای خوشخیم و بدخیم است.
البته امروزه سازمان جهانی بهداشت تومورهای مغزی را بر اساس میزان تهاجمی بودن به ۴ گروه تقسیم کردهاست، که گرید I خوشخیمترین و گرید IV بدخیمترین آنها میباشد.
تقسیمبندی دیگر بر اساس منشأ تومور است که از بافت مغز باشد (اولیه) یا متاستاتیک باشد (انتشار از محلی دیگر از بدن).
تومور مغزی اولیه
[ویرایش]تومورهای مغزی اولیه (حقیقی)، از بافت نورواپیتلیال (آستروسیت-الیگودندروسیت-میکروگلیا-سلول اپندیم و غیره) ریشه گرفته و معمولاً در حفره کرانیال خلفی در کودکان و در دو سوم قدامی از نیمکره مغزی در بزرگسالان پدیدار میشوند. هر چند که این انواع تومور مغزی، میتوانند در هر بخشی از مغز نیز تأثیر بگذارد. گلیوما (۵۰٫۴٪)، مننژیوما (۲۰٫۸٪)، آدنومای هیپوفیز (۱۵٪) و تومورهای غلاف عصبی (به انگلیسی: Nerve sheath tumors) شایعترین تومورهای اولیه مغزی هستند.
مطالعات جدید نشان میدهد پرتودرمانی با پروتون، مؤثرترین روش درمان شایعترین تومور مغزی در کودکان (مدولوبلاستوما) است.[۱]
تومور مغزی ثانویه
[ویرایش]تومورهای ثانویه مغزی، همان تومورهای متاستاتیک و لنفومیک میباشند که منشأ اولیهٔ آنها، کانسرهای اولیه سایر نقاط بدن بوده و به محدودهٔ فضای داخل جمجمهای دست اندازی میکنند. این بدین معناست که سلولهای سرطانی از تومور اولیهای که منشأ آن، یک تومور در ارگانی دیگر است به بیرون نفوذ کرده و سپس وارد سیستم لنفاوی و رگهای خونی میشوند. این سلولها، سپس از طریق سیستم گردش خون به جریان افتاده و در مغز جایگیر خواهند شد. در ادامه، این سلولها به رشد و تقسیم بی رویهٔ خود ادامه خواهند داد، و به نئوپلاسم مهاجم دیگری که از جنس بافت سرطان اولیهاست، تبدیل میگردند. تومورهای ثانویه مغزی، تومورهایی بسیار معمول و شایع بهشمار میآیند و اغلب در بیمارانی دیده میشوند که در مراحل انتهایی ابتلاء به سرطانی علاج ناپذیر، دچار متاستاز از آن سرطان شدهاند. از جمله شایعترین انواع سرطانهای متاستاتیک مغزی میتوان به سرطان ریه، سرطان پستان، ملانومای بدخیم، سرطان کلیه و سرطان روده بزرگ (که البته فراوانی آن رو به کاهش است)، اشاره نمود.
تومورهای ثانویه مغز، شایعترین علل وجود تومور در حفره داخل جمجمهای محسوب میشوند.
افزون بر این، وجود هرگونه بافت توموری در ساختار استخوان جمجمه نیز میتواند منجر به کاهش حجم فضای حفره داخل جمجمهای شده و از این طریق به مغز آسیب برساند.
با توجه به رفتار نئوپلاسم
[ویرایش]تومورهای مغزی یا نئوپلاسمهای داخل جمجمهای، میتوانند ماهیت سرطانی (بدخیم) یا غیر سرطانی (خوشخیم) داشته باشند. با این حال، تعریف نئوپلاسم بدخیم یا خوشخیم متفاوت از تعاریفی است که بهطور معمول در مورد انواع دیگر نئوپلاسمهای سرطانی یا غیر سرطانی در بدن مورد استفاده قرار میگیرند. در سرطانهای سایر نقاط بدن، سه ویژگی بیانکننده بدخیم بودن یا خوشخیم است و نیز تومورهای خوشخیم خود محدود شونده میباشند و هرگز به سایر اعضا دست اندازی نمیکنند و متاستاز ندارند.
ویژگیهای تومورهای بدخیم عبارتند از:
- میتوزهای کنترل نشده (رشد یافتن از طریق تقسیمهای سلولی متعددی که، فراتر از محدودهٔ طبیعی هستند)
- آناپلازی: این واژه به این معناست که سلولهای نئوپلاسمی ظاهری به وضوح متفاوت از سلولهای طبیعی دارند (هم به لحاظ اندازه و هم به لحاظ شکل). سلولهای آناپلاستیک [به لحاظ پاتولوژیک] با نمای پلئومورفیسم مشخص میشوند. هسته سلول به صورت مشخص، بیش از حدّ و بسیار زیاد هیپرکروماتیک است (در رنگ آمیزی مخصوص، ظاهری تیره رنگ دارد) و همچنین بزرگ شدهاست. هسته همچنین ممکن است در مقایسه با سیتوپلاسم سلول تغییراتی را نشان دهد و به همان اندازه درآید (یعنی نسبت سیتوپلاسم به هسته ممکن است به حدّ یک به یک ۱:۱ برسد، حال آن که این نسبت در حالت طبیعی یک به چهار ۱:۴ یا یک به شش ۱:۶ میباشد)
سلولهای غول آسا، که سلولهایی هستند که بهطور قابل توجهی بزرگتر از همسایگان خود میباشند، ممکن است در این روند تشکیل بشوند. این سلولها، دارای یک هسته بزرگ و غول پیکر یا چند هسته میباشند (سین سشیا). هستههای آناپلاستیک، به لحاظ اندازه و شکل متغیر بوده و ظاهر غیرعادی دارند. - تهاجم یا انفیلتراسیون: در پزشکی این دو واژه به عنوان واژگانی معادل یا مترادف با یکدیگر مورد استفاده قرار میگیرند. با این وجود به لحاظ لغوی دارای اندکی تفاوت هستند.
- حمله یا تهاجم: عبارتست از گسترش فضایی تومور از طریق میتوز کنترل نشده، به این معنا که نئوپلاسم ضمن اشغال فضای موجود، به بافتهای اطراف، تهاجم و دست اندازی میکند. در نتیجه فشار وارده از تومور، بافتهای دیگر کنار زده شده و در نهایت بافتهای بدن فشرده شده و تحت فشار قرار میگیرند. در تصویر برداریهای انجام شده، این تومورها از مواردی هستند که تصویر تومور در عکس، به وضوح مشخص خواهد بود.
- انفیلتراسیون: این کلمه به رفتاری از تومور اشاره دارد که میتوان آن را نیز، همان رشد تومور دانست (البته رشد میکروسکوپی) این فرایند در واقع ناشی از شاخکهای حساس یا زبانههای تومور است، که به بافت اطراف آن گسترش مییابد (این گسترش، اغلب طرحی کلی از تومور پدیدمیآورد که معمولاً غیرقابل مشخص کردن یا به صورت منتشر است) یا بر «کاشته شدن» سلولهای توموری در بافتهای فراتر از آن یا در بافتهای دور از توده متورم اطلاق میشود؛ این البته بدان معنا نیست که یک تومور انفیلتراتیو، در فضاها یا بافتهای اطراف خود نفوذ نمیکند، یا آن را تحت فشار قرار نمیدهد، بلکه باید گفت که بسیار دشوار است که در مورد بافت توموری در کدام قسمت از آن به پایان میرسد و بافت سالم از کجا شروع میشود.
- متاستاز (گسترش یافتن تومور در سایر نقاط بدن از طریق غدد لنفاوی یا خون).
از ویژگیهای بالا، که خصوصیات تشخیصی (کاراکتریستیک) بدخیمیها در نقاط مختلف بدن هستند، برخی از اجزا یا عناصرشان، در مورد نئوپلاسمهای اولیه مغز صدق نمیکند:
- تومورهای اولیّهٔ مغزی، به ندرت به ارگانهای دیگر متاستاز میدهند، البته متاستاز تومور، در مورد برخی از انواع تومورهای اولیه مغزی دیده شدهاست، اما با این وجود، هیچیک از این موارد، در خارج از محفظه داخل جمجمهای یا در کانال مرکزی نخاع پخش نشدهاست. به خاطر وجود سد خونی مغزی، سلولهای سرطانی مربوط به یک تومور اولیه مغزی، نمیتوانند به جریان خون وارد شده و به محل دیگری از بدن، نقل مکان کنند [چراکه سد خونی مغزی مانع از عبور سلولهای سرطانی میشود]. (البته گاه به گاه مواردی گزارش شده که حکایت از گسترش و متاستاز برخی انواع خاص از تومورهای مغزی به خارج از دستگاه عصبی مرکزی داشتهاند، به عنوان نمونه متاستاز استخوانی در مورد برخی از مبتلایان به گلیوبلاستوما مولتی فرم دیده شدهاست)
- تومورهای مغزی اولیه عموماً ماهیتی مهاجم دارند (بدین معنا که این تومورها، در فضاهای اطراف خود گسترش خواهند یافت و به فضاهایی که توسط سایر بافتهای مغزی اشغال شده، دست اندازی میکنند و ضمن ایجاد مزاحمت برای آن بافتهای مغزی، موجب فشرده سازی آنها نیز میشوند)، هرچند برخی از تومورهای اولیه مغزی که بیشترشان بدخیم هستند، در بافتهای اطراف انفیلتره خواهند شد.
سیستمهای درجهبندی متعددی برای استفاده در طبقهبندی تومورهای سیستم عصبی مرکزی به کار گرفته شدهاست. سیستم درجهبندی خاص سازمان بهداشت جهانی (WHO) معمولاً برای آستروسیتوما استفاده میشود. در سال ۱۹۹۳ میلادی و در تلاش برای از بین بردن سردرگمیهایی که در مورد درجهبندی تشخیصی تومورهای مغزی وجود داشت، سیستم درجهبندی WHO بر پایهٔ چهار مرحله که مبنای بافتشناسی دارند، وضع گردید. این سیستم درجهبندی چهار مرحلهای، با مبنا قرار دادن وضعیت بافتشناسی آستروسیتوما، به عنوان راهنمای درجهبندی، به هر تومور، یک درجه بین ۱ تا ۴ اختصاص میدهد که در آن، ۱ تومور با حداقل میزان تهاجم و ۴ که تهاجمیترین شکل تومور است.
گسترش تومور برطبق نوع بافت
[ویرایش]نیاز به مطالعه بیشتر اطلاعات پایهای پیرامون آناتومی مغز
[ویرایش]به منظور درک بهتر این مقاله، خلاصهای از برخی از مطالب، دربارهٔ مغز و انواع مختلف بافتهای ارگانیک آن را، از مقاله مغز در ویکیپدیای انگلیسی، ارائه خواهد شد.

همانطور که در تصویر سمت چپ دیده میشود، در هنگام مطالعه و بررسی پیرامون مغز انسان (در بحث تومورها)، تنها مناطقی معدود از ساختمان مغز، برای ما جالب توجه هستند. نخستین بافت مربوط به مغز که پس از کنار زدن استخوان جمجمه، در حفره داخل جمجمهای با آن مواجه میشویم و البته این بافت در واقع در این تصویر نشان داده نشدهاست، مننژ میباشد. این بافت، همان بخشی است که در بیماری مننژیت، دچار التهاب میگردد.
مننژ
[ویرایش]مغز انسان توسط مجموعهای از پردهها یا غشاءهای بافت همبندی پوشانیده و احاطه شدهاست، که به این پردهها، مننژ گفته میشود. مننژها جمجمه انسان را از مغز او جدا میکنند. این پوشش یا غشاء از سه لایه تشکیل شدهاست: لایه خارجی که بدان دورا ماتر (سخت شامه) گفته میشود، لایه بعدی، غشاء آراکنوئید (پرده عنکبوتی یا غشاء عنکبوتی) و لایه سوم پیاماتر (نرم شامه) میباشد. البته غشاء عنکبوتی یا همان آراکنوئید، اغلب به لحاظ فیزیکی به لایه زیرینش یعنی نرم شامه یا همان پیاماتر متصل میباشد و از این جهت معمولاً به عنوان یک لایه در نظر گرفته شده، و با عنوان پیا-آراکنوئید خوانده میشود. در زیر غشاء عنکبوتی، فضایی موسوم به فضای زیر عنکبوتیه یا ساب آراکنوئید قرار دارد که حاوی مایع مغزی نخاعی یا همان CSF میباشد (مایع مغزی نخاعی در زبان لاتین با نام لیکور که نام نوعی مشروب است نیز، خوانده میشود). البته CSF مخفف cerebro Spinal Fluid است. این مایع در فضای کم عرض و باریک بین سلولها و درون حفره هاییی از مغز که بطنها یا ونتریکلها نامیده میشوند، در گردش است و وظیفه آن، تغذیه، پشتیبانی، و محافظت از بافت مغز است. رگهای خونی که وارد سیستم عصبی مرکزی میشوند، از طریق فضای پری واسکولر واقع در قسمت بالایی نرم شامه وارد میگردند. سلولهایی که در دیوارههای رگهای خونی این ناحیه قرار دارند، اتصال و پیوستگی محکمی با یکدیگر دارند، بهطوریکه سد محکمی موسوم به سد خونی مغزی تشکیل میدهند (همان BBB است که مخفف Blood Brain Barrier میباشد)، این سد مستحکم، مغز را در برابر مواد سمی که ممکن است از طریق خون وارد شده باشند، محافظت میکنند. البته بعضی مواد سمی میتوانند از این سد خونی عبور کنند برای مثال: آلکالوئیدها (نیکوتین موجود در سیگار) میتوانند از این سد عبور کنند. تومورهای مننژ، مننژیوما نامیده میشوند و اغلب از جمله نئوپلاسمهای خوشخیم بهشمار میروند.
ماده مغزی
[ویرایش]طناب نخاعی و سایر بافتها
[ویرایش]تومور مغزی در پسر ۱۷ ساله
پروگنوز
[ویرایش]گلیوبلاستوما مولتی فرم کشندهترین و معمولترین نوع تومور مغزی بدخیم است. حتی زمانی که تهاجمیترین نوع درمان که شامل رادیو تراپی، شیمی درمانی و جراحی است استفاده میشود. میانگین زندگی فقط بین ۱۲ تا ۱۷ ماه می باشد.. درمان استاندارد برای گلیوبلاستوما مولتی فرم شامل حداکثر برداشت تومور توسط جراحی و به دنبال آن روتراادیپی بین ۲ تا ۴ هفته بعد از عمل جراحی برای از بین بردن تومور است. این برنامه با شیمی درمانی ادامه پیدا میکند. بیشتر بیماران دارای گلیوبلاستوما برای عوارض بیماری خود کورتیکواستروئید و عموماً دگزامتازون استفاده میکنند. درمانهای آزمایشی شامل چاقوی گاما، درمان با جذب نوترون بورون و انتقال ژن است. اما در بیشتر موارد بیمار به زندگی عادی خود بازنمیگردد و احتمال فوت کردن بیمار زیاد است (به خصوص اگر تومور دیر تشخص داده شود) به دلیل اینکه این نوع تومور بسیار سریع بوده و تکثیر آن مانند سایر تومورها نمیباشد بلکه بسیار سریع تر است. در ضمن این تومور در اوایل پیدایش و تکثیر، خود را به صورت سردردی ساده نمایان میکند (که کار تشخیص را دشوارتر میکند) اما بعد از مدتی سردردها و علائم دیگر شدیدتر میشود و بیمار کمکم به وجود تومور مشکوک میشود.
اولیگودندروگلیوماها
[ویرایش]نمای شماتیک تومورها
[ویرایش]جنبههای تشخیصی تومورها
[ویرایش]علائم نئوپلاسمهای جامد و توپر مغز (تومورهای مغزی اولیه و تومورهای ثانویه مشابه آنها) را میتوان به ۳ دسته اصلی تقسیم نمود:
- پیامدهای افزایش فشار داخل جمجمهای: علائمی که اغلب در وهلهٔ نخست ظاهر میشوند، علائمی هستند که عواقب و پیامدهای ناشی از افزایش فشار داخل جمجمه بهشمار میآیند: در تومورهای بزرگ یا تومورهایی که گسترش پری فوکال دارند، ادم (خیز) به ناچار منجر به افزایش فشار داخل جمجمهای (افزایش فشار خون داخل جمجمه) خواهد شد، که این عرضه به صورت بالینی خود را به شکل: سردرد، استفراغ (گاهی بدون همراهی با حالت تهوع)، تغییر وضعیت هوشیاری (خواب آلودگی، کما)، اتساع مردمک چشم در طرف ضایعه (آنیزوکوریا)، پاپیل ادما (برجسته شدن دیسک نوری در معاینه فوندوسکوپیک چشم)، نشان میدهد. با این حال، گاهی حتی تومورهای کوچک نیز، ممکن است از طریق ممانعت از عبور مایع مغزی نخاعی و انسداد مسیر این مایع، موجب بروز نشانههای اولیه افزایش فشار داخل جمجمهای شوند. افزایش فشار داخل جمجمه، همچنین ممکن است منجر به فتق (به معنای جابه جایی و تغییر مکان) بخشهای خاصی از مغز، مانند تانسیلهای مخچهای یا اونکوس تمپورال بشوند، در نتیجه بهطور فیزیکی ساقه مغز را تحت فشار قرار داده و عارضه کشندهای ایجاد کنند. در کودکان بسیار کم سن و سال، افزایش فشار داخل جمجمه ممکن است باعث افزایش قطر جمجمه و برآمده شدن ملاجها (فونتانلها) بشود.
- اختلالات عملکردی: بسته به محل تومور و میزان آسیب ناشی از آن که ممکن است در ساختمانها و ارگانهای اطراف مغز ایجاد شود، یا از طریق فشرده شدن اجزای مختلف مغز توسط تومور یا نفوذ آن، انواعی از علائم عصبی کانونی ممکن است رخ بدهد، مانند اختلال شناختی و رفتاری (از جمله اختلال در قضاوت، از دست دادن حافظه، اختلالات شناختی، اختلالات جهتگیری فضایی)، تغییرات شخصیتی یا احساسی، همی پارزی، هیپوستزی، آفازی، آتاکسی، اختلال در میدان دید، اختلال در حس بویایی، اختلال شنوایی، فلج صورت، دوبینی، و سرگیجه. اما علایم به مراتب شدیدتری نیز ممکن است رخ بدهد همچون: فلج در یک طرف بدن، همی پلژی یا اختلال در بلع.
البته هیچیک از این نشانهها، نشانهای اختصاصی برای تومورهای مغزی بهشمار نمیآیند و بسیاری از این نشانهها، ممکن است با تنوع زیاد در دیگر اختلالات مربوط به سیستم عصبی (همانند سکته مغزی، آسیب تروماتیک مغزی و…)نیز، ایجاد شوند. با این حال، تعداد نشانههای ظاهرشده با محل ضایعه و درگیری سیستمهای عملکردی (به عنوان مثال درگیری سیستمهای: موتور، حسی، تصویری، و غیره)، تحت تأثیر قرار میگیرد. نقص میدان بینایی دو طرفه تمپورال (بای تمپورال همی آنوپیا، که به علت تحت فشار قرار گرفتن کیاسمای بینائی است)، اغلب همراه با اختلالات اندوکرین (اختلالات غده درونریز)، همچون هیپوپیتوئیتاریسم (کمکاری هیپوفیز) یا همراه با تولید بیش از حدّ هورمونهای هیپوفیز و هیپرپرولاکتینمی میباشد و مطرحکننده تومور هیپوفیز است.
- تحریک پذیری: خستگی غیرطبیعی، احساس کوفتگی، آبسنس و ترمور (لرزش)، و همچنین تشنج و صرع.
علائم فوق در انواع ALL، نئوپلاسمهای مغزی (از جمله در تومورهای ثانویه)، همواره بهطور واقعی به چشم میخورند. بهطور معمول، افراد مبتلا به نئوپلاسم خوشخیم اولیه، برای چندین سال، هیچگونه نشانهٔ قابل مشاهدهای ندارند. در بسیاری از افراد، برخی از علائم مبهم و متناوب مثل سردرد و استفراغ یا خستگی گاه به گاه علائمی از بیماری هستند که میتوانند به راحتی با بیماریهای سادهای همچون: گاستریت (ورم معده) یا گاستروانتریت (اسهال شایع) اشتباه گرفته شوند. در بیماران مبتلا به تومور مغزی، این نکته ممکن است عجیب به نظر برسد که فرد بیمار، با وجود داشتن توده در جمجمه خود و با وجود اعمال فشار بر مغزش، احساس درد نمیکند، بلکه به عنوان کسی که از یک عارضه مغزی رنج میبرد، میتواند گواهی دهد که درد را در خارج از جمجمه حس میکند و احساسی از درد، در مغز خود ندارد. علت این امر آن است که مغز فاقد سنسورها یا گیرندههای عصبی در مننژ (سطح خارجی آن) میباشد تا با آن سنسورها، احساس درد کند یا درد را به مرکز درد در مغز منتقل سازد؛ و اساساً درد بدون ورودی سیگنالهای حسی قابل احساس نیست. به همین دلیل علائم ثانویه مطرحکنندهٔ تومورهای مغزی، همانند آنهایی که در بالا ذکر شد، باید به پزشک برای تشخیص احتمالی تومور مغزی هشدار بدهد.
هنگامی که در یک فرد احتمال ابتلا به متاستازهای سرطانی مطرح میگردد، انجام اسکن جمجمه اغلب تومورهای ثانویه را نشان خواهد داد.
در یک مطالعه که اخیراً توسط انجمن پزشکان عمومی هلند انجام شدهاست،[۲] فهرستی از علل سردردها انتشار یافتهاست،[۳] که نشان میدهد پزشکان عمومی باید در زمینه تشخیص علت سردردها، و انتساب آن به یک درد ساده و درمان علامتی آن با داروهای معمول (مسکنهای ساده)، دقت بیشتری به خرج بدهند. چراکه تومورهای مغزی همواره میتوانند به عنوان یک علت مهم سردرد مطرح بشوند.
| علت احتمالی که باید مورد بررسی قرار گیرد | علائم هشدار دهنده |
|---|---|
| تومور مغزی، آرتریت تمپورالیس | نخستین شکایت از سردرد در بیمار با سن بیشتر از ۵۰ سال |
| تومور مغزی | اولین حمله سردرد در بیمار با سن بیشتر از ۴۰ سال |
| تومور مغزی، هیدروسفالوس | سر درد در بیمار با سن زیر ۶ سال |
| آرتریت تمپورالیس | بیمار بالغ با درد در شقیقهها |
| پره اکلامپسی | بارداری توأم با سردرد با علت ناشناخته |
| ساب/اپیدورال هماتوما | افزایش سردرد بعد از تروما |
| فشارخون بدخیم | سردردهای شدید و سخت توأم با فشارخون بالا |
| مننژیت، حوادث عروقی مغزی یا سکته مغزی، خونریزی ساب آراکنوئید | سردرد حاد شدید با ماهیت تیرکشنده |
| مننژیت | سردرد و تب همراه با کاهش هوشیاری |
| مننژیت، تومور مغزی | خشکی و سفتی گردن/ اختلال در عملکرد عصبی |
| تومور مغزی | سردرد توأم با نشانههای بالارفتن فشار داخل جمجمه |
| تومور مغزی | اختلال عملکرد کانونی |
| تومور مغزی | استفراغ صبحگاهی یا استفراغ غیرمربوط با سردرد و دیگر بیماریها |
| تومور مغزی | تغییرات رفتاری یا افت شدید و ناگهانی وضعیت تحصیلی |
| تومور مغزی | اورای میگرنی همیشه در یک سمت |
درمان در اِشل آزمایشگاهی
[ویرایش]در سال ۲۰۱۴ میلادی (۱۳۹۳ خورشیدی) دانشمندان در دانشکده پزشکی دانشگاه هاروارد راهی برای تبدیل سلولهای پایه به قاتلِ سلولهای سرطانی مغز پیدا کردند. این سلولهای پایه در آزمایشها بر روی موش آزمایشگاهی، طوری مهندسی ژنتیکی شدند که موادی سمی تولید و ترشح کنند. این مواد سمی فقط سلولهای سرطانی مغز را هدف میگیرد و به سلولهای عادی آسیبی نمیزند. از آنجایی که تومورهای مغزی جامد هستند بنابراین هدف گرفتن آنها دشوار بودهاست. مرحله بعدی آزمایش این شیوه به روی انسان است.[۴]
اخیراً محققان مؤسسه ملی بیوپزشکی واشینگتن با استفاده از ژن درمانی موفق به درمان سرطان مغز شدند. در این روش از سیستم انتقال ژن، با استفاده از نانوذرات استفاده میشود؛ به این صورت که در نانوذرات آنزیمی قرار میگیرد که سلولهای گلیوم مغزی را نابود میکنند. گلیوم یکی از کشندهترین انواع سرطان است که شانس زنده ماندن ۱۲ درصد است و در بهترین حالت نیز بیمار پنج سال عمر میکند. در حال حاضر هیچ روش درمانی ایمنی برای این بیماری کشنده وجود ندارد.[۵]
محققان روش درمانی را برای غلبه بر تومور هشت پا (لقبی است که پزشکان به سرطان گلیولاستوما میدهند) ارائه کردهاند که نتایج آن روی موشهای آزمایشگاهی امیدبخش بودهاست.[۶]
سرطان مغز هنوز چیزی است که پزشکان و دانشمندان با آن مبارزه میکنند. البته این هم واقعیت دارد که با درمانهای خاص، طول عمر بیماران سرطان مغز بیشتر میشود. بااینحال، این موضوع بیشتر به حقیقت نزدیکتر است که همه درمانها سعی در آسان ساختن زندگی فرد با از بین بردن نشانههای آن دارند. در برخی موارد، درمان میتواند به اتفاقی غیرمنتظره منجر شود اما بهتر است راههای درمانی را امتحان کنید.
- شیمیدرمانی و جراحی رایجترین گزینه درمانی هستند. در موارد تومور مغز خوشخیم، جراحی ممکن است کاملاً موفقیتآمیز باشد. تعداد زیادی از افراد وجود دارند که بعد از عمل درمان شدند و توانستند به زندگی عادیشان بازگردند.
- تکنیکهای پزشکی امروزی بسیار پیشرفته هستند که با عمل جراحی استریوتاکسی، میتوان عملی بدون نیاز به شکستن جمجمه انجام داد. علاوه بر این، روشهای جدید درمان نیز عوارض کمتری را به همراه دارند و شانس بیشتری را برای نتایج خوب، تضمین میکنند.
- همچنین واکسنهایی در حال آزمایش وجود دارند که شاید در افزایش طول عمر بیماران تومور مغزی به شکلی موفقیتآمیزی عمل کنند.
بااینحال، در حال حاضر هیچ درمان اثباتشدهای برای سرطان مغز وجود ندارد. هیچ واکسن یا عمل جراحی درمانی که بتواند سلامت کامل را به فرد بازگرداند وجود ندارد. ناراحتکننده است اما حقیقت همین است. یکی از مهمترین مواردی که باید آن را در نظر گرفت این است که هر زمانی که علائم مشکوکی در خود یا افراد خانوادهتان مشاهده کردید، بهتر از با پزشکتان صحبت کنید و از او راهنمایی بخواهید.
هرچه سریعتر شناسایی شود، شانس بیشتری برای زنده ماندن وجود دارد.
- طول عمر بیماران در سطح ۴، بدون هیچ درمانی، حدود ۲ تا ۳ ماه است تا اینکه ورم مغزی در نهایت منجر به مرگ میشود.
- آنهایی که دارای تومور بدخیمی هستند که به آهستگی رشد میکند که به آن الیگودندرولیوما میگویند، بهطورکلی ۱۶ تا ۱۸ سال زنده میمانند.
- در سطح ۴، طول عمر بیمار بالای ۶۰ سال، حدود ۱ تا ۲ سال است.
- جوان بالغی (زیر ۴۰ سال) که سرطان مغز دارد احتمالاً تنها بیش از ۵ سال عمر نخواهد کرد.
- میزان زنده ماندن به مدت ۵ سال برای سرطان در سطح ۴ در نوزادان کمتر از ۳۰ درصد است.
طول عمر تومورهایی که به آن گلیوبلاستومای چند شکل گفته میشود بسیار کوتاه است. حتی بعد از جراحی کامل و درمان، میزان زنده ماندن تنها ۱۲ تا ۱۸ ماه است. این نوع تومور به شکل زیادی در بیماران بزرگسال مشاهده میشود. تنها ۴ درصد بیماران تا ۵ سال زنده میمانند.
- شروع راه رفتن از روز پس از عمل منعی ندارد.(اما نباید به خود فشاری وارد کنید ، در حد 30 دقیقه پباده روی در روز)
- در صورت علائمی نظیر تهوع، استفراغ، تاری دید، سرگیج، سردرد شدید و مداوم، تب بالا و مداوم، عدم تعادل در راه رفتن، ترشح از محل بخیهها، خواب آلودگی و کاهش سطح هوشیاری یا رفتن به حالت کما سریعاً به پزشک معالج یا اورژانس مراجعه کنید.
- محل بخیهها به شرط رعایت نکات بهداشتی نیازی به پانسمان ندارد.
- استحمام با وجود بخیه منعی ندارد و بخیهها میتواند با آب ولرم و صابون (ترجیحاً صابون بچه) شستشو داده شود.
منابع
[ویرایش]- مشارکتکنندگان ویکیپدیا. «Brain tumor». در دانشنامهٔ ویکیپدیای انگلیسی، بازبینیشده در ۱۱ ژوئن ۲۰۱۱.
- ↑ پروتون درمانی، موثرترین روش درمان تومور مغزی در کودکان . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ redirect
- ↑ «Alles over hoofdpijn [gezondheid.be]». بایگانیشده از اصلی در ۶ ژوئیه ۲۰۱۱. دریافتشده در ۱۳ ژوئن ۲۰۱۱.
- ↑ سلولهای سرطان کش در آزمایشگاه تولید شد بیبیسی فارسی
- ↑ ژن درمانی جدیدترین روش درمان سرطان مغز . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ روزنههای امید برای غلبه بر تومور هشت پا . [خبرگزاری جمهوری اسلامی(ایرنا) http://www.irna.ir]
- ↑ «سرطان مغز؛ طول عمر این بیماران — بهزی». بهزی. ۱۳۹۷-۰۲-۱۹T20:30:55+00:00. بایگانیشده از اصلی در ۲۰ مه ۲۰۱۸. دریافتشده در 2018-05-19. تاریخ وارد شده در
|تاریخ=را بررسی کنید (کمک) - ↑ «توصیهها پس از جراحی تومور مغزی» (PDF). بایگانیشده از اصلی (PDF) در ۲۴ آوریل ۲۰۲۲. دریافتشده در ۱۹ فوریه ۲۰۱۹.